Расположение поджелудочной железы таково, что для пальпации она мало доступна, поэтому для диагностики ее заболеваний требуются инструментальные и лабораторные методы исследования.
Из инструментальных методов одним из самых быстрых, информативных и безопасных, позволяющих определить плотность и размеры поджелудочной железы в норме и при патологии, обнаружить воспаление, аномалии развития, опухоли, наличие конкрементов, кист, свищей, является ультразвуковое исследование (УЗИ).
Другие методы или не дают нужной информации, или менее доступны, как, например, МРТ. Он является более точным и наглядным, но имеется не везде и значительно дороже УЗИ.
Важными для диагностики заболеваний поджелудочной железы являются лабораторные показатели – определение ферментов в крови и моче. В норме их там быть не должно. Поэтому, если обнаружено их появление, пациенту практически всегда назначают УЗИ.
Заболевания поджелудочной железы
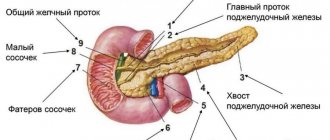
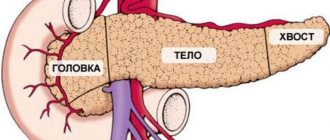
Поджелудочная железа — орган пищеварительной и эндокринной системы. Основные функции — производство панкреатического сока, содержащего ферменты, и выработка нескольких важных гормонов, включая инсулин. Расположена кзади от желудка, тесно связана с двенадцатиперстной кишкой. Поджелудочная железа состоит из головки, тела и хвоста, кровоснабжение происходит через панкреатодуоденальные артерии и вены. Наиболее часто диагностируют:
- Панкреатит.
Магнитно-резонансная томография при острой патологии органа
Острое воспаление поджелудочной железы сопровождает сильная боль в верхней половине живота. Другие симптомы включают тошноту, рвоту, диарею, метеоризм и повышение температуры. Причина острого панкреатита — камни в желчном пузыре, хроническое употребление алкоголя, наследственные заболевания, травмы, прием лекарств, инфекции, электролитные и гормональные нарушения, высокий уровень липидов и пр. При невозможности обнаружения внутреннего фактора говорят об идиопатической (т.е. самостоятельно возникающей) форме. При отсутствии адекватной диагностики и лечения происходит омертвление ткани.
При остром панкреатите МРТ показывает наличие и степень некротизации поджелудочной железы, область отека. Магнитно-резонансное исследование имеет преимущества по сравнению с КТ в диагностике невыраженных (начальных) изменений.
Стандартный протокол МР-сканирования поджелудочной железы, включающий T2 ВИ, T1 ВИ с подавлением жира и серию последовательностей T1 ВИ, GRE до и после введения гадолиния, является надежным способом определения стадии острого панкреатита и прогноза заболевания.
При тяжелом остром панкреатите МРТ поджелудочной железы с контрастом выполняют для оценки перфузии паренхимы и наличия некроза. Увеличение органа хорошо визуализируется на любой последовательности, а паренхиматозный отек лучше проявляется на нативной T1 ВИ.
МРТ поджелудочной железы при хроническом панкреатите показывает неравномерное расширение главного протока с формированием боковых ветвей, дефекты наполнения
Хронический панкреатит — прогрессирующее заболевание, связанное с постепенным разрушением поджелудочной железы на фоне фиброза и клеточной инфильтрации, с развитием патологии протоков и потерей внешнесекреторной и эндокринной функций. Клинические проявления схожи с острой формой. Для продвинутой стадии характерны дефицит массы тела, анемия, развитие сахарного диабета 2 типа. При длительно текущем запущенном процессе МРТ показывает атрофию поджелудочной железы, псевдокисты. Изменения дифференцируют с опухолевой патологией.
- Опухоли поджелудочной железы.
Знак двойного протока на МРТ указывает на панкреатический рак головки органа
Большинство случаев (85%) злокачественных поражений представляет собой аденокарциному протокового происхождения с типичной локализацией в головке органа. Рак поджелудочной железы трудно обнаружить на ранней стадии, так как клинические проявления отсутствуют. По мере прогрессирования патологии появляются боли в животе, спине, слабость, пожелтение кожных покровов и склер. Ультрасонография при размерах новообразования менее 3 см демонстрирует неоднозначные данные. Мультипараметрическая МРТ с диффузионно-взвешенной визуализацией и магнитно-резонансная холангиопанкреатография позволяют анализировать морфологические изменения паренхимы поджелудочной железы и протока.
- Кистозные и псевдокистозные новообразования.
Мультикистозное поражение поджелудочной железы на МРТ
Кисты и псевдокисты обнаруживают при ультразвуковом сканировании органов брюшной полости, часто при маленьких размерах симптомы неспецифичны или отсутствуют. Пройти углубленное исследование важно для определения злокачественного потенциала новообразования. Для постановки диагноза имеют значение пол, возраст, анамнез (травма, алкогольная интоксикация, хронические заболевания органов билиарной системы и пр.). Окончательная верификация возможна после морфологического исследования.
Признаки кистозных новообразований поджелудочной железы:
- неправильный контур, утолщение стенок;
- наличие перегородок;
- визуализация твердых компонентов;
- расширенный панкреатический проток более 3 мм;
- кальцификаты и пр.
Внешнесекреторная недостаточность поджелудочной железы: возможности диагностики и способы коррекции
Панкреатическая недостаточность может протекать как с общим снижением выработки всех ферментов ПЖ, так и с изолированным снижением выработки одного из них. Клинически внешнесекреторная недостаточность ПЖ может проявляться диареей, метеоризмом, болями в животе, тошнотой, повторными рвотами, снижением аппетита, а также такими неспецифическими симптомами, как общая слабость, снижение физической активности, похудание, отставание в росте (при тяжелых формах мальдигестии). Важным диагностическим признаком экзокринной недостаточности ПЖ является изменение характера стула, т.к. проявления липазной недостаточности развиваются раньше снижения амилазной и протеазной активности. Стул становится объемным, отмечается полифекалия, каловые массы – сероватого цвета, имеют «сальный» вид, появляется стеаторея. Диагностика патологии ПЖ является одной из наиболее сложных проблем детской гастроэнтерологии и основывается на анализе результатов как лабораторных, так и инструментальных методов исследования. Определение содержания панкреатических ферментов в крови (a–амилазы, липазы, трипсина и его ингибитора) позволяет судить об органическом поражении органа, наличии повреждения ацинарных клеток, однако внешнесекреторную функцию ПЖ отражает в меньшей степени. В норме 60% амилазы сыворотки составляет амилаза слюнных желез, остальные 40% – ПЖ [1]. Нарастание содержания фермента в сыворотке крови является довольно ранним маркером острого панкреатита: повышение активности амилазы отмечается в течение 2–12 ч от начала заболевания. Следует отметить, что чувствительность и специфичность данного маркера при панкреатитах у детей несколько ниже, чем у взрослых и составляет не более 80–90% [1], при этом до 40% панкреатитов в детском возрасте могут протекать с нормальной активностью амилазы в сыворотке [2]. При оценке результатов лабораторного исследования следует помнить, что гиперамилаземия является неспецифическим симптомом и может быть вызвана другой патологией: аппендицитом, острым холециститом, заболеваниями слюнных желез, почечной недостаточностью (вследствие снижения клиренса амилазы) (табл. 2). Для дифференциальной диагностики гиперамилаземии можно использовать определение уровня изоферментов амилазы (табл. 3). Уровень липазы в сыворотке крови также обычно повышается при остром панкреатите и остается повышенным дольше, чем уровень амилазы. Повышение активности данного фермента в крови является более чувствительным и специфичным маркером поражения ПЖ, и при одновременном определении уровня обоих ферментов чувствительность метода достигает 94% [3,4]. Важное значение для диагностики острого панкреатита имеет определение активности других ферментов ПЖ в сыворотке крови, в частности эластазы–1, трипсина и его ингибитора с определением отношения ингибитор/трипсин, которое уменьшается при патологии органа. Значимым в диагностике панкреатита является определение концентрации в крови и моче фосфолипазы А2 – маркера деструктивного процесса в ПЖ. По данным Н.Б. Губергриц (2001), чувствительность различных панкреатических ферментов крови зависит от длительности заболевания (табл. 4) [5]. Для диагностики острого и обострения хронического панкреатита большое значение имеет определение уровня панкреатических ферментов в моче. При остром панкреатите уровень амилазы мочи (диастаза) может быть повышен в 5–10 раз. Следует признать, что копрологическое исследование до настоящего времени не потеряло своей актуальности и является самым доступным методом, способным подтвердить наличие внешнесекреторной недостаточности ПЖ, однако, в отличие от определения уровня ферментов ПЖ в крови, указывающих на непосредственное поражение органа, на основании результатов копрологии провести дифференциальную диагностику абсолютной и относительной недостаточности ПЖ достоверно невозможно. Исследование кала следует проводить до назначения панкреатических ферментов. На точность данного метода также влияют: состояние моторики кишечника, объем выделяемой желчи в просвет кишечника, ее качественный состав, наличие воспалительных процессов в кишечнике и др. Анализ результатов копрологического исследования позволяет выделить следующие симптомы: • стеаторея – повышение содержания в кале нейтрального жира (стеаторея 1–го типа), жирных кислот/мыл (стеаторея 2–го типа) или их сочетания (стеаторея 3–го типа); • креаторея – повышение содержания в кале содержания мышечных волокон (++ или +++); • амилорея – наличие в кале крахмальных зерен. Стойкое сохранение стеатореи и креатореи может с большой вероятностью свидетельствовать о наличии у пациента внешнесекреторной недостаточности ПЖ, в то время как амилорея выявляется у больных с панкреатической недостаточностью довольно редко, поскольку гидролиз крахмала часто не нарушается ввиду высокой активности кишечной амилазы. Липидограмма кала позволяет уточнить характер стеатореи и имеет определенное значение при оценке эффективности ферментотерапии. Содержание жиров в стуле оценивается качественным (добавление к калу суданового красителя) либо количественным методом. Последний является наиболее информативным [6], позволяя суммарно определить общее количество жира в фекалиях с учетом жира экзогенного (пищевого) происхождения. В норме количество жира, выделяющегося с калом, не должно превышать 10% жира, введенного с пищей. При заболеваниях ПЖ количество выделенного с калом жира иногда увеличивается до 60% [7]. Определение эластазы–1 в кале позволяет оценить степень экзокринной недостаточности ПЖ и провести дифференциальный диагноз между абсолютной внешнесекреторной недостаточностью и относительной. Эластаза–1 – протеолитический фермент ПЖ с молекулярным весом около 28 мДа. Известно, что фермент не меняет своей структуры по мере прохождения через желудочно–кишечный тракт, что позволяет считать его чувствительным маркером экзокринной недостаточности ПЖ. Данная методика имеет качественные преимущества перед используемыми сегодня методами определения экзокринной недостаточности ПЖ (липидограмма кала, копрограмма) ввиду большей специфичности метода и отсутствия влияния ферментативной терапии на результаты эластазного теста. Содержание эластазы в кале должно быть выше 200 мкг/г. Уровень фекальной эластазы от 200 до 100 мкг/л свидетельствует об умеренной экзокринной недостаточности ПЖ, снижение уровня фермента в кале менее 100 мкг/л – о наличии выраженной панкреатической недостаточности. Данный тест нашел широкое применение у пациентов, страдающих муковисцидозом, синдромом Швахмана, поскольку определение у них уровня фекальной эластазы дает возможность, не отменяя ферментотерапии, контролировать состояние ПЖ. В таблице 5 и на рисунке 1 представлен алгоритм диагностики экзокринной недостаточности ПЖ по результатам исследования уровня эластазы–1 в кале [8]. Имевший ранее довольно широкое применение секретин–панкреозиминовый тест (SPT) – зондовый метод изучения экзокринной функции ПЖ основан на определении содержания бикарбонатов и ферментов в дуоденальном содержимом с помощью зонда после прямой стимуляции ацинарных и протоковых клеток ПЖ. При проведении исследования вначале определяют базальную секрецию при введении секретина (1 Ед/кг), который стимулирует увеличение объема секрета ПЖ и продукцию бикарбонатов. Затем вводят холецистокинин–панкреозимин (1 Ед/кг), стимулирующий выработку ферментов и вызывающий сокращение желчного пузыря (стимулированная секреция). Нормальные показатели секретин–панкреозиминового теста: бикарбонаты – не менее 70 ммоль/л, амилаза – не менее 12000 Ед/30 мин., трипсин – не менее 3 Ед/30 мин., липаза – не менее 65000 Ед/30 мин., стеаторея – не более 7 г/сут. На основании полученных результатов можно определить типы панкреатической секреции на раздражители: • нормосекреторный ответ – повышение активности ферментов, объема секрета и уровня бикарбонатов; • гиперсекреторный тип секреции – избыточное повышение концентрации ферментов при нормальном или повышенном объеме секрета и уровня бикарбонатов, характерно для нетяжелых воспалительно–дистрофических изменений ПЖ, связанных с гиперфункцией ацинарной ткани; • гипосекреторный тип секреции – нормальный или сниженный объем сока и уровня бикарбонатов при сниженной активности ферментов, свидетельствует о качественной недостаточности панкреатической секреции, характерен при развитии фиброза ПЖ; • обтурационный тип секреции – снижение объема сока при нормальном содержании ферментов и бикарбонатов, характерен для обтурации протока (папиллит, дуоденит, спазм сфинктера Одди, холедохолитиаз). Следует отметить, что у детей чаще нарушается ферментосинтезирующая функция ПЖ, только при выраженной панкреатической недостаточности снижается уровень бикарбонатов и секреции. Данный тест в настоящее время не находит широкого применения ввиду наличия современных чувствительных и малоинвазивных методик оценки структурного и функционального состояния ПЖ. Инструментальные методы исследования при диагностике внешнесекреторной недостаточности ПЖ имеют вспомогательное значение, позволяя оценить анатомическую структуру органа. Ультразвуковое исследование ПЖ является одним из ведущих методов лучевой диагностики, который позволяет быстро, достаточно информативно, независимо от тяжести состояния больного оценить состояние ПЖ: увеличение ее размеров, изменение эхоплотности (отек, уплотнение), наличие эхоплотных включений, состояние Вирсунгова протока. Акустическая характеристика неизмененной ПЖ включает определение формы, контура, размеров, эхогенности внутренней структуры и состояния главного панкреатического протока. Традиционно в клинической практике применяются возрастные нормативы ультразвуковых размеров ПЖ (табл. 6). Одним из основных критериев повреждения ПЖ является изменение размеров органа. На основании анализа более чем 3000 обследованных детей М.И. Пыков (1997) показал, что увеличение размеров ПЖ, особенно хвостовой ее части, и визуализация расширенного протока у детей являются свидетельством повышенного давления в просвете 12–перстной кишки. Ряд авторов рассматривают умеренное увеличение размеров ПЖ (или ее частей) при неизмененной эхогенности и гомогенной эхоструктуре как проявление функциональных изменений органа компенсированного характера. В то же время для органического поражения ПЖ характерны изменения размеров, контуров, формы, эхоструктуры и расширение главного панкреатического протока [9]. К признакам хронического панкреатита при УЗИ относят: расширение протока ПЖ, обнаружение камней в протоке ПЖ, неравномерность краев железы/изменения эхоструктуры, наличие псевдокист [10,11]. С помощью ультразвуковых сканеров, использующих эффект Допплера, можно получить данные о кровотоке в артериальных и венозных сосудах. Принимая во внимание, что наиболее ранние изменения в ПЖ происходят на уровне микроваскулярного русла, значение визуализации паренхиматозного кровотока в ПЖ для оценки ее состояния трудно переоценить. Поражение данного органа нередко сопровождается изменениями гемодинамики и в крупных сосудах, кровоснабжающих верхние отделы пищеварительной системы. В отечественной литературе имеются лишь единичные сообщения о допплерографических показателях в норме и при патологии. По данным В.В. Митькова (1998), частота визуализации мелких сосудов ПЖ с помощью цветового допплеровского сканирования (ЦДК) и энергетического допплера (ЭД) составляет от 60 до 90%, при этом наибольшее количество сосудов определяется в области головки ПЖ [12]. По данным импульсно–волновой допплерометрии максимальная систолическая скорость в мелких артериях ПЖ составляет 30±1 см/с, в венах – 15 см/с, индекс резистентности в мелких артериях ПЖ – 0,61±0,05. При остром панкреатите наблюдается усиление внутриорганного кровотока, по мере увеличения отека паренхимы по данным импульсного допплера (ИД) может отмечаться повышение индексов периферического сопротивления в мелких артериях. По мере развития деструктивных процессов в паренхиме ПЖ фиксируется деформация сосудистого рисунка в зоне деструкции, а при ИД – снижение показателей периферического сопротивления и выявление признаков артерио–венозного шунтирования. При хроническом панкреатите при проведении ЦДК наблюдается ослабление кровотока, а при ИД – снижение скоростных показателей кровотока в мелких сосудах ПЖ. Эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ) – «золотой стандарт» диагностики патологии ПЖ. С помощью этой методики возможно выявление расширения и деформации главного панкреатического протока, обнаружение стриктур протоков, отложения кальция на стенках протока, обызвествление паренхимы ПЖ. При исследовании также выявляются изменения желчевыводящей системы: стенозирующий папиллит, холедохолитиаз, аномалии развития желчных протоков и желчного пузыря и т.д. Показаниями к проведению ЭРПХГ являются: • рецидивирующий хронический панкреатит; • тупая травма живота с выраженным болевым синдромом; • дуоденостаз; • желтуха неясной этиологии; • хронический калькулезный холецистит; • предоперационное обследование больных. Основные показания к проведению компьютерной томографии и магнитно–резонансной холангиопанкреатографии у детей: • осложненное течение острого и хронического панкреатита; • подозрение на объемный процесс в ПЖ и смежных органах. Коррекция панкреатической недостаточности направлена на ликвидацию нарушений расщепления жиров, белков и углеводов и предусматривает назначение специальной высококалорийной диеты и заместительную терапию ферментами, что может уменьшить проявления мальдигестии и мальабсорбции. Многие традиционно используемые педиатрами ферментные препараты обладают значительными технологическими и фармакологическими недостатками, а также низкой активностью в 12–перстной кишке. Назначая тот или иной препарат, врач прежде всего должен знать его состав и иметь сведения об активности его компонентов. Препараты для заместительной терапии внешнесекреторной недостаточности ПЖ у детей должны [13,14]: • содержать в своем составе липазу и быть устойчивыми к соляной кислоте; • обладать максимумом действия при рН 5–7; • быстро и гомогенно смешиваться с химусом и транспортироваться в 12–перстную кишку; • иметь микротаблетированную (микросферическую) форму диаметром не более 2 мм, обеспечивающую большую поверхность соприкосновения с химусом. Это способствует одновременному поступлению препарата в 12–перстную кишку и быстрому высвобождению липазы в кишечнике; • иметь хорошую переносимость; • не обладать токсичностью. Для обеспечения быстрого и гомогенного смешивания ферментов с пищевым химусом, предотвращения внутрижелудочной инактивации и адекватного пассажа из желудка в 12–перстную кишку были созданы ферментные препараты панкреатина нового поколения – Креон 10000, Креон 25000 и Креон 40000 в виде мини–микросфер, диаметр которых не превышает 1,4 мм. Мини–микросферы Креон 40000 покрыты энтеросолюбильной оболочкой и заключены в желатиновую капсулу. При попадании в желудок капсула быстро растворяется, мини–микросферы смешиваются с пищей и постепенно поступают в 12–перстную кишку. При pH дуоденального содержимого выше 5,5 оболочки растворяются, и ферменты начинают действовать на большой поверхности. Механизм действия Креона 40000 позволяет воспроизвести физиологический процесс пищеварения, при котором панкреатический сок выделяется порциями в ответ на периодическое поступление пищи из желудка. Препарат характеризуется оптимальным соотношением активности липазы и протеазы, а также высоким содержанием карбоксилэстеролипазы и фосфолипазы А2 для наиболее эффективного расщепления жиров. Успех терапии внешнесекреторной недостаточности ПЖ зависит от многих причин. Наиболее удобным и физиологичным для пациента является прием ферментных препаратов во время еды. В случае адекватно подобранной дозы и формы ферментного препарата наступает значительное улучшение состояния пациента. Критериями эффективности лечения являются исчезновение полифекалии, уменьшение или ликвидация диареи, нарастание массы тела, исчезновение стеатореи, амилореи и креатореи. Доза ферментного препарата подбирается индивидуально в течение 1–й нед. лечения в зависимости от выраженности экзокринной недостаточности ПЖ. Дозу ферментного препарата целесообразно рассчитывать по липазе и начинать с небольшой (1000 ЕД липазы на кг массы). В случае отсутствия эффекта доза препарата постепенно увеличивается под контролем копрологических исследований. При тяжелой экзокринной недостаточности ПЖ мы используем 4000–5000 ЕД липазы на кг массы. Длительность терапии определяется индивидуально. Прием ферментов прекращают в случае исчезновения клинических и копрологических признаков мальдигестии и мальабсорбции.
Литература 1. Lerner A., Branski D., Lebenthal E. Pancreatic diseases in children // Pediatr. Clin. North Am. 1996. Vol. 43. Р. 125–156. 2. Cox K.L., Ament M.E., Sample W.F., Sarti D.A., O’Donnell M., Byrne W.J. The ultrasonic and biochemical diagnosis of pancreatitis in children // J. Pediatr. 1980. Vol. 96 (3 Part 1). Р. 407–411. 3. Frank B., Gottlieb K. Amylase normal, lipase elevated: is it pancreatitis? A case series and review of the literature // Am. J. Gastroenterol. 1999. Vol. 94. Р. 463–469. 4. Russell M.K. Acute pancreatitis: a review of pathophysiology and nutrition management // Nutr. Clin. Pract. 2004. Vol. 19. Р. 16–24. 5. Губергриц Н.Б., Голубова О.А. Лабораторная диагностика заболеваний поджелудочной железы / Медицинская лабораторная диагностика (программы и алгоритмы) / под ред. А.И. Карпищенко. СПб., 2001. 6. Хендерсон Д.М. Патофизиология органов пищеварения. М.: Бином, 1997. С. 288. 7. Коровина Н.А., Левицкая С.В., Будакова Л.В., Каменева О.П. Диагностика панкреатитов у детей. М., 1989. 24 с. 8. Бельмер С.В., Гасилина Т.В. Пищеварительная недостаточность поджелудочной железы у детей. Дифференцированный подход // Русский медицинский журнал. 2007. № 1. С. 57–60. 9. Пыков М.И. Допплерографическое исследование сосудов поджелудочной железы у детей // Ультразвуковая и функцион. диагностика. 2001. № 2. C. 53–57. 10. Загоренко Ю.А. Клинико–патогенетическая оценка информативности и современные возможности оптимизации ультразвуковой диагностики хронического рецидивирующего панкреатита // Мед. визуал. 2002. № 1. C. 48–58. 11. Зубарев А.В. Ультразвуковой мониторинг лечения острого панкреатита // Мед. визуал. 2000. № 4. C. 21–24. 12. Митьков В.В., Брюховецкий Ю.А., Кондратова Г.М. Цветовая допплерография и энеогетический допплер при ультразвуковых исследованиях поджелудочной железы. Клиническая физиология. Диагностика – новые методы. М., 1998. С. 177–180. 13. Яковенко Э.П. Ферментные препараты в клинической практике // Клиническая фармакология и терапия. 1998. № 7. С.17–20. 14. Graham D.Y. Treatment of exocrine pancreatic insufficiency // Pract.Gastroenterol. 1980. Vol. 4. Р. 18–23.
Делают ли МРТ при заболеваниях поджелудочной железы?
Повод записаться на магнитно-резонансное обследование брюшной полости и ретроперитонеального пространства — обнаружение в лабораторных показателях изменений, характерных для поражения органов билиарной системы
МРТ при заболеваниях поджелудочной железы делают для выявления патологии, определения стадии заболевания и обнаружения осложнений. Снимки предоставляют доктору ценную информацию для постановки диагноза. Врач анализирует:
- местоположение, размеры и внутреннее строение железы;
- зональность органа — особенности визуализации тела, головки и хвоста;
- вовлечение в патологический процесс парапанкреатической клетчатки, распространение опухоли в близлежащие ткани, связь новообразования с поджелудочной железой, поражение лимфатических узлов;
- конфигурацию, плотность опухоли, особенность кровоснабжения, наличие зон некроза, кальцификации (позволяет дифференцировать добро- и злокачественные процессы);
- состоятельность анастомозов после пересадки печени;
- изменения в паренхиме, степень выраженности воспаления;
- паразитарные поражения;
- аномалии развития;
- видоизменение протоков панкреатического и билиарного тракта в целом, наличие стриктур, локализацию, камнеобразование;
- изменения в забрюшинном пространстве пр.
С учетом отсутствия отдаленных последствий после проведения диагностической процедуры исследование подходит для динамического наблюдения за кистозными новообразованиями, контроля эффективности терапии.
Окончательный диагноз
Важно не пропустить любое недомогание, связанное с заболеванием поджелудочной железы. Доступность ультразвукового исследования в этой ситуации невозможно переоценить. Чем раньше будут зафиксированы изменения в органе и приняты соответствующие меры, тем больше шансов на излечение.
Диагноз ставит только врач по совокупности клинических проявлений, лабораторных показателей и инструментальных исследований. В дальнейшем нужен динамический контроль за изменением состояния железы.
Основным вкладом со стороны пациента является не только неукоснительное соблюдение рекомендаций по лечению, но и ведение здорового образа жизни, отказ от вредных привычек, переедания, злоупотребления алкоголем, сладостями, жирной и жареной пищей.
Важным для здоровья поджелудочной железы является поддержание иммунитета, защита от стрессов, исключение бытовых и профессиональных интоксикаций.
МРТ поджелудочной железы: показания
Что лучше, сделать магнитно-резонансную или компьютерную томографию, решает доктор с учетом клинической ситуации и ограничений к применению метода
Показаний к МРТ поджелудочной железы множество. Записаться на процедуру рекомендуют , если:
- появились необъяснимые с помощью анализов и УЗИ боли в эпигастральной области, животе, расстройства пищеварения — зловонный стул, непривычный цвет кала, тошнота, рвота, явления метеоризма, желтуха и пр.;
- отягощен семейный анамнез — у нескольких родственников первой линии диагностирован рак поджелудочной железы;
- необходима предоперационная диагностика для изучения анатомических особенностей и планирования вмешательства;
- результаты УЗИ неоднозначны/подозрительны на патологию поджелудочной железы, что подразумевает расширенную диагностику;
- требуется проведение дифференциации рака и хронического панкреатита;
- отклонения от нормы в лабораторных показателях указывают на заболевание поджелудочной железы, желчного пузыря, протоков, печени;
- есть подозрение на опухоль в билиарной системе, необходимо определить стадию онкологического процесса, рецидив после лечения;
- имеют место противопоказания к проведению компьютерной томографии, в том числе, к КТ с усилением (беременность, детский возраст, аллергия на йодсодержащий контраст, почечная недостаточность, гиперфункция щитовидной железы);
- отсутствует эффект терапии при панкреатите/наблюдаются частые обострения при соблюдении диеты (МРТ поджелудочной железы показывает холедохолитиаз, внутрипросветные камни, стадию воспаления);
- необходимо исключить послеоперационные осложнения и пр.
Где сделать УЗИ поджелудочной железы
Пройти УЗИ поджелудочной железы можно в сети клиник МедЦентрСервис. Наши пациенты получают множество преимуществ:
- Качественный результат диагностики. Обследование проводится с использованием оборудования последнего поколения.
- Грамотный подход, вежливость и учтивость. Прием ведут врачи с большим опытом и высоким уровнем квалификации.
- Удобное расположение и комфортная обстановка. Клиники оборудованы с учетом современных медицинских стандартов и пожеланий пациентов.
Как делают МРТ поджелудочной железы?
Наибольшая диагностическая ценность — у снимков, полученных на высокопольных агрегатах с закрытым контуром
Перед началом сканирования необходимо оставить вещи, содержащие металл, в ячейке для хранения. Забытый в кармане сотовый телефон или платежная карта при попадании в магнитное поле вызывают искажения на фото.
После оформления документации рентгенлаборант провожает пациента в диагностическую комнату и укладывает на стол сканера. Конечности фиксируют мягкими ремнями и валиками, над животом располагают усиливающую катушку.
Если запланирована МРТ поджелудочной железы с контрастом, в вену вводят катетер. В определенные фазы исследования через дренаж автоматически (с помощью инъектора) будет поступать усилитель на основе хелатированного гадолиния для улучшения визуализации.
Медперсонал наблюдает за ходом диагностики через стекло из смежного помещения. Общение происходит посредством громкой связи, на непредвиденный случай (приступ клаустрофобии, ухудшение самочувствия) под рукой пациента есть специальная сигнальная кнопка. Технический шум, воспроизводимый оборудованием, можно нивелировать с помощью наушников.
После нативной серии снимков предусмотрено ожидание для распространения красителя с током крови к органам билиарного тракта. Длительность МРТ с контрастом составляет 30-45 минут. Результаты будут готовы в течение часа. Препятствий к повседневной деятельности нет.
Как протокол УЗИ описывает нормальную поджелудочную?
Поджелудочная железа человека при рождении имеет длину до 5,5 см и увеличивается в течение первого года жизни до 7 см. Размер головки изначально не превышает 1 см. Затем рост продолжается примерно до 18 лет.
Поэтому норма у детей различна в зависимости от возраста и веса, для определения патологии производится вычисление по специальным таблицам. Важен также опыт врача, проводящего исследование.
Кроме длины, достигающей во взрослом состоянии от 16 до 23 см, поджелудочная железа имеет ширину до 9 см и толщину до 3 см, которые плавно уменьшаются от головки к хвосту.
Структура железы в норме однородна, состоит из мелких долек, вырабатывающих пищеварительный сок и островков клеток, секретирующих гормоны-регуляторы углеводного обмена.
В ней виден проток, имеющий название Вирсунгова протока, его ширина в норме не должна превышать 2 мм.
В ходе ультразвукового исследования производится сравнение с нормальными значениями. Как описана в протоколе поджелудочная железа? Размеры, норма:
- размер головки поджелудочной – до 32 мм;
- тела – до 25 мм;
- хвоста – около 30 мм;
- контуры – ровные и четкие;
- диаметр вирсунгова протока – 1,5 – 2 мм и его расширение до 2,5 — 5 мм в ответ на внутривенное введение секретина;
- дополнительные образования – отсутствуют;
- эхоструктура – однородная, сходная с эхоструктурой печени;
- эхогенность – не повышена и не снижена.
Увеличение эхогенности ткани поджелудочной железы с возрастом не всегда связана с патологией.
Так выглядит норма у взрослых.
Изменение размеров, контуров и эхоструктуры говорит о наличии врожденной или приобретенной патологии органа.
МРТ поджелудочной железы, как подготовиться?
Все вопросы о МР-сканировании задайте лечащему врачу
Магнитно-резонансную томографию чаще выполняют в плановом порядке, в ургентных ситуациях при остром животе предпочтительнее сделать КТ.Подготовка к МРТ поджелудочной железы подразумевает:
- Получение направления на исследование. В документе обязательно должны быть указаны предполагаемый диагноз, зона/ы интереса, тип — с контрастированием или без;
- Соблюдение диеты. За несколько суток до процедуры из рациона исключают продукты, содержащие крахмал, дрожжи, сахар — выпечку, кондитерские изделия. К избыточному метеоризму и бродильным процессам в кишечнике приводят свежие овощи (капуста, горох, фасоль), фрукты, зелень, грибы, молоко, черный хлеб и пр. Алкоголь, квас и напитки с газом могут вызвать движение мелких конкрементов и сопутствующее воспаление, что спровоцирует отек железы и желчнокаменную колику. Следует отказаться от жирного мяса, рыбы, копченостей, маринадов, специй. Перед исследованием необходим 6-часовой голод. Парамагнетик гадолиний и длительное нахождение на спине могут вызвать вегетативные реакции в виде головокружения, тошноты, слюнотечения. Предотвратить подобные явления можно с помощью неплотного перекуса за 30 минут до выхода из дома.
- Прием препаратов. Лекарства для плановой терапии употребляют в обычном режиме. Спазмолитики, ферменты, адсорбенты, слабительные используют исключительно по рекомендации врача. Клизма нужна при хронических запорах (если запланировано обследовать все органы желудочно-кишечного тракта).
Не забудьте взять с собой результаты УЗИ, ФГДС, изображения и описания ранее выполненных МРТ/КТ, эпикризы из стационара, заключение онкоконсилиума. Если исследование оплачивает страховая компания, потребуется полис ОМС или ДМС.
Как подготовиться к ультразвуковому исследованию?
Плановое ультразвуковое обследование органов брюшной полости обязательно проводится натощак, желудок должен быть пустым. В противном случае достоверность исследования значительно снижается.
На точность визуализации может повлиять повышенное газообразование в кишечнике. Его нужно минимизировать, а также улучшить перистальтику кишечника.
Поэтому накануне планового УЗИ в течение 2-3 дней рекомендуется щадящая диета, отказ от бобовых, черного хлеба, капусты, газированных напитков, сладостей. Последний прием пищи должен быть не позднее 19 часов перед днем исследования.
Подготовка к УЗИ поджелудочной и соседних органов может включать прием активированного угля, слабительных средств, ферментов и препаратов, уменьшающих газообразование.
В экстренных случаях выполнение УЗИ возможно без подготовки.
Что можно есть перед МРТ поджелудочной железы?
Блюда предпочтительнее готовить с помощью щадящей термической обработки — отваривания, запекания, тушения
Чтобы пища полностью усваивалась, накануне процедуры разрешены:
- нежирное мясо, диетические сорта рыбы, куриная грудка со снятой кожицей;
- запеченые овощи и фрукты;
- каши на воде;
- омлеты;
- ненаваристые бульоны;
- крекеры, сухое печенье;
- растительное масло в небольшом количестве;
- несладкие компоты, вода без газа, травяные чаи, разбавленные соки без мякоти.
Норма размеров поджелудочной железы на МРТ
Параметры органа вариативны:
| Отдел | Размеры (мм) |
| Головка | 11- 35 |
| Тело | 4- 30 |
| Хвост | 7- 30 |
Понятие нормы на магнитно-резонансных изображениях относительно. Размеры зависят от пола, роста, возраста, пищевой нагрузки. Небольшое отклонение от общепринятых показателей при условии нормальной структуры паренхимы органа и сохранности функций не рассматривают, как патологию. Длина поджелудочной железы составляет 15 -23 см, ширина 4,5- 6 см, вес около 70-80 грамм.
В норме орган не увеличен, контуры четкие, ровные, размеры соответствуют комплекции человека. Панкреатический проток не расширен, окружающая клетчатка без особенностей. Изменений МР-сигнала не выявлено.
Показания и противопоказания
УЗИ поджелудочной железы назначают в следующих случаях:
- после травмы брюшной полости;
- при наличии сахарного диабета;
- если результаты лабораторных анализов негативные и указывают на патологию железы;
- наличие патологии со стороны желудка, печени, кишечника, селезенки;
- при подозрении на онкологию;
- при желтухах неинфекционного происхождения;
- после отравления химикатами.
Пройти ультразвуковое исследование поджелудочной железы рекомендуется при появлении следующих симптомов:
- боль в области верхней части живота и проекции поджелудочной опоясывающего, ноющего или острого характера;
- резкое похудение без причины;
- метеоризм, запоры и понос;
- наличие в кале непереваренной пищи;
- тошнота и рвота на фоне сильной боли в верхней части живота.
Регулярно проходить УЗИ поджелудочной железы рекомендуется пациентам из группы риска:
- людям, злоупотребляющим алкогольными напитками;
- тем, кто употребляет большое количество вредной пищи с искусственными ароматизаторами и другими химическими добавками, а также жирное и жареное;
- при наличии генетической предрасположенности к патологиям органов брюшной полости;
- если в анамнезе присутствуют эпизоды острого панкреатита;
- при длительной лекарственной терапии любых хронических заболеваний.
Исследование также может проводиться с профилактической целью по желанию пациента.
Противопоказаний к процедуре нет, УЗ-диагностика считается полностью безопасной, поэтому назначается пациентам всех возрастов. Исключение составляет сильное поражение кожи язвами или ранами, при котором невозможно применить наружный датчик. Нежелательно проводить исследование в один день с ФГДС или колоноскопией, так как лишний воздух, который нагнетается при эндоскопических процедурах, может мешать распространению ультразвуковых волн.
Использование рентгеноконтрастных методов диагностики с введением бария в течение суток до выполнения ультразвуковой диагностики тоже не показано.