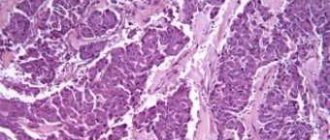
Липома – это безболезненные шишечки или бугорки, получившие название жировики, так как по своей природе это доброкачественные новообразования из жировой ткани. Иногда они заключены в капсулу из соединительной ткани.
Липоматоз – множественные опухоли на теле, требующие обязательной консультации врача-хирурга.
В клинике «Чудо Доктор» прибегают к современному способу удаления липоматоза, который намного эффективней, чем лазерный и радиоволновой метод.
Общие сведения
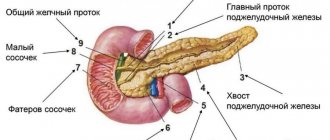
Поджелудочная железа является органом пищеварения, вырабатывает пищеварительные ферменты, а также обладает эндокринной (вырабатывает гормон инсулин) активностью. Очень часто поражение ее связано с ожирением. У пациентов с избыточным весом диагностируется неалкогольная жировая болезнь поджелудочной железы, которая может быть в двух морфологических вариантах — липоматоз и стеатопанкреатит. Они представляют различные стадии патологического процесса.
Что такое липоматоз поджелудочной железы? Липоматоз поджелудочной железы — это жировая дистрофия органа (синонимы стеатоз поджелудочной железы, жировое перерождение, неалкогольная жировая болезнь поджелудочной железы). Наиболее приемлем термин стеатоз поджелудочной железы, а в случае ассоциации его с метаболическим синдромом — неалкогольная жировая болезнь поджелудочной железы. Термины «липоматоз» и «жирная железа» используются для обозначения всех вариантов накопления жира в железе, стеатозом обозначается накопление жира в клетках железы (они называются панкреоциты) и межклеточных тканях. Накопление жира сопровождается постепенным нарушением функции железы, но без признаков воспаления. Стеатопанкреатит является второй, более продвинутой стадией жировой болезни этого органа и дополнительно включает воспалительный компонент (возникает лимфомоноцитарно-плазмоцитарная инфильтрация ткани железы).
Распространенность стеатоза увеличивается с возрастом пациента. Накопление жира в клетках ассоциировано с увеличением веса, инсулинорезистентностью и метаболическим синдромом. Зафиксирована прямая связь также между сахарным диабетом и данной патологией железы, и наоборот — у пациентов с жировой инфильтрацией органа имеется высокий риск сахарного диабета. На начальной стадии стеатоз обратим и уменьшение его выраженности отмечается при снижении веса.
Жировая инфильтрация органа чаще встречается у мужчин старше 40 лет, при повышенных уровнях холестерина, триглицеридов и глюкозы натощак. Ранее жировую инфильтрацию железы считали безобидным состоянием, но наблюдения за больными и исследования показали, высокий риск развития сахарного диабета, недостаточности железы, острого панкреатита и рака этого органа, в связи с чем этому состоянию стали уделять больше внимания.
Лечение патологии
Выбор метода лечения зависит от степени поражения организма, возраста и самочувствия больного. Вылечить полностью болезнь не получится из-за структурного нарушения тканевой прослойки поджелудочной железы. Действия врачей направлены на восстановление функционирования органа. Для этого прибегают к методам консервативной терапии:
- Больному назначается специальная диета, которая снизит нагрузку на поджелудочную железу и другие органы пищевого тракта. Также она позволит уменьшить вес и облегчить состояние пациента.
- Снять болевые спазмы можно лекарствами на основе обезболивающих – Но-шпой, Баралгином или Спазмалгоном.
- Назначаются ферментирующие препараты, улучшающие работу пищеварительной системы – Панкреатин или Креон. Средства снимают излишнюю нагрузку и облегчают состояние пациента.
- Лечение патологии требует полностью отказаться от курения и употребления спиртных напитков.
- Остановить приступы тошноты с рвотой можно при помощи Лоперамида или Домперидона.
Консервативное лечение используется на первой и второй стадии болезни. На третьей стадии лекарственная терапия не даёт положительного эффекта, так как присутствуют серьёзные нарушения в структуре поджелудочной железы, которые приводят к полной дисфункции органа.
На последней стадии развития болезни требуется хирургическое вмешательство по удалению поджелудочной железы. Во время операции удаляются и протоки органа. Процесс замещения здоровой ткани жировой прослойкой необратим. Во время последней стадии атипичные клетки проникают внутрь поджелудочной железы, вызывая тяжёлые осложнения. Требуются новые методы для работы органов пищеварительного тракта.
После хирургического удаления больному требуется реабилитационный курс, включающий диету и отсутствие нагрузок. После курса терапии нужно выполнять все рекомендации лечащего врача – это ускорит процесс восстановления.
Патогенез
Жировая инфильтрация формируется на фоне ожирения, которое создает предпосылки для внутриклеточного накопления жиров (преимущественно триглицеридов) в клетках железы. Данный процесс вызывает гибель β-клеток (они являются эндокринной частью железы и продуцируют инсулин), которые замещаются адипоцитами (жировыми клетками). Постоянное влияние на β-клетки высокой концентрации свободных жирных кислот (липотоксичность) вызывает их секреторную дисфункцию: сначала умеренно повышается уровень глюкозы крови натощак, потом после пищевой нагрузки и, в конце концов — развивается сахарный диабет. А гипергликемия еще больше ухудшает функцию β-клеток, замыкая порочный круг.
Многие авторы считают первоначальным развитие жировой инфильтрации печени, а затем уже и поджелудочной железы. Объясняется это тем, что рацион, изобилующий жирами и углеводами, а также гиперинсулинемия вызывают развитие изменений в печени и поступление липопротеинов очень низкой плотности в островки ПЖ. Инсулинорезистентность в свое время обусловливает высвобождение свободных жирных кислот из жировой ткани, поэтому увеличивается их концентрация в крови. Если накопление жира в клетках железы превышает допустимый порог, то развивается
гипергликемия, которая замыкает порочный круг нарушений метаболизма глюкозы.
При гипергликемии из глюкозы образуются свободные радикалы кислорода, что запускает реакции свободнорадикального окисления белков и липидов. Усиление свободно радикального перекисного окисления липидов вызывает апоптоз клеток, в том числе и β-клеток и нарушение функции железы. При II и III стадии липоматоза значительно нарушается ее функция и запускается процесс аутолиза железы. В результате развивается воспаление паренхимы, некроз, неизменно приводящий к фиброзным изменениям и фибролипоматозу.
Подходы к терапии
Лечение патологии направлено на замедление замещения ее активных клеток жировой тканью. Медикаментозные препараты призваны подержать оставшиеся клетки и справиться с симптомами ферментной и эндокринной недостаточности. Для лечения используются следующие средства.
- Диета и коррекция образа жизни. Замедлить прогрессирование патологического процесса поможет дробный режим питания с низким содержанием жирных и высококалорийных продуктов. Следует исключить употребление алкоголя. Умеренная физическая нагрузка поможет избавиться от избыточного веса и остановить развитие заболевания.
- Лекарственные препараты. Не существует препаратов, которые прекращают прогрессирование липоматоза. Медикаментозная терапия направлена на устранение симптомов и облегчения состояния пациента: • при болях в животе – спазмолитики (Но-шпа и др.); • при учащенном стуле – антидиарейные препараты (Лоперамид); • при выраженной тошноте и рвоте – противорвотные (Метоклопрамид); • при затруднении процессов пищеварения – ферментные препараты (Панкреатин и др.); • при недостаточности инсулина проводят инсулинотерапию в зависимости от уровня глюкозы крови.
- Хирургическое лечение. Этот способ используют при жировых опухолях поджелудочной железы, когда они достигают внушительных размеров и сдавливают окружающие ткани.
Дозировку, выбор схемы лечения и конкретный препарат подбирает специалист с учетом клинической картины болезни и индивидуальных особенностей пациента.
Классификация
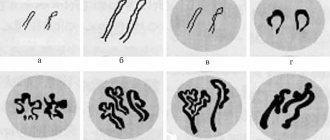
Наиболее распространённой является ультразвуковая классификация липоматоза железы:
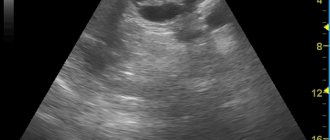
- I степень. Размеры железы не увеличены, хорошо видна селезеночная вена и панкреатический проток. Эхогенность железы равномерно повышена и равна эхогенности жировой ткани, расположенной в области брыжеечной артерии.
- II степень. Нечеткие края селезеночной вены и панкреатического протока. Почти не видна верхняя брыжеечная артерия. Повышенная эхогенность, но затухание сигнала за задней поверхностью железы.
- III степень. Снижение ультразвуковой проводимости.
По распространённости жировой инфильтрации, согласно ультразвуковой картине, выделяют:
- Диффузную инфильтрацию — жировые клетки равномерно распределяются в ткани железы.
- Узловатую жировую инфильтрацию — отмечаются ограниченные отложения жира, которые окружены соединительнотканной капсулой, располагаются часто симметрично.
- Диффузно-узловатую инфильтрацию — обнаруживается одновременно два вида изменений.
В соответствии с данными МРТ в клиническом течении липоматоз имеет следующие степени:
- Липоматоз поджелудочной железы 1 степени. Это начальная степень, когда отмечается замещение одной трети органа жировой тканью. При 1 степени симптомы отсутствуют. Функция органа компенсирована.
- При 2 степени половина паренхимы железы замещается жировой тканью, что сопровождается нарушением функции железы и клиническими проявлениями. Больной на этой стадии заболевания чаще всего обращается за медицинской помощью.
- 3-я степень характеризуется замещением жировой тканью более 2/3 части железы. При этом имеется нарушение внешнесекреторной и эндокринной функции. У больного отмечаются нарушения пищеварения и повышается содержание глюкозы в крови.
Сочетание стеатоза поджелудочной железы и стеатоза печени встречается в 50-68% случаев при ожирении. Липоматоз печени (стеатоз) и липоматоз панкреас (поджелудочной железы) имеют один механизм развития — накопление триглицеридов в печеночных и панкреатических клетках. Жировая болезнь печени выделяется как самостоятельная единица и также включает две формы: жировой стеатоз и неалкогольный стеатогепатит.
Количество жиров в клетках зависит от баланса между поступлением, синтезом и использованием на нужды организма. И в том и другом органе изменения могут носить очаговый или диффузный характер. При диффузной форме жиры располагаются по всей поверхности, а при очаговой определяются сгруппированные отложения жира. И в том и другом случае состояние органа ухудшается в связи с увеличением жировой ткани и уменьшением функционирующей паренхимы. Изначально лишний жир в виде триглицеридов находится внутри клеток, сдвигая ядро на периферию. Если жировые отложения накапливаются в большом количестве, клетки разрываются и жиры переходят в межклеточное пространство, образуя своеобразные кисты, изменяющие структуру органа и его функцию. У большинства больных изменения на уровне стеатоза могут оставаться на протяжении всей жизни, а у других прогрессируют с развитием спеатогепатита и стеатопанкреатита с переходом в фиброз.
Липоматоз кожи имеет совсем другой генез, не связан с общим ожирением, поэтому нельзя путать эти термины. Липоматоз кожи (липомы) — это возникновение в подкожной клетчатке множественных жировых образований, которые могут иметь соединительнотканную капсулу или переходить в нормальную жировую ткань, не имея четкой границы.
Чаще липоматоз кожи появляется у мужчин. Липомы являются безболезненными образованиями и гистологически имеют состав жировой ткани. Жировые клетки липом устойчивы к липолитическим факторам, поэтому они не уменьшаются, если человек даже очень сильно похудеет.
Разновидностью липом является болезнь Деркума (нейролипоматоз), которая характеризуется появлением липомоподобных образований в подкожной клетчатке рук, спины, молочных желез, брюшной стенки, ягодиц или бедер. Это хроническое заболевание, которое чаще встречается у женщин в возрасте от 30 до 60 лет. Подкожные опухоли из жировой ткани имеют неправильную форму и определяются одномоментно в различных частях тела.
Характерным является болезненность образований при незначительном давлении и прикосновении, что отличает данное заболевание от обычных липом. Болевой синдром имеет различную степень выраженности у разных больных — от средней интенсивности до выраженного. Иногда болезненность возникает и в участках, где нет жировых опухолевидных образований.
Болезнь Деркума протекает с компрессионной невропатией ветвей нервов, поэтому появляется болевой синдром, который не устраняется классическими анальгетиками, амитриптилином и карбамазепином. Отсутствие эффективного лечения приводят к снижению качества жизни. Среди других симптомов отмечаются: онемение в пальцах, спонтанные отеки в разных частях тела, скованность по утрам, нарушения сна, тревожно-депрессивный синдром, слабость, усиливающаяся при небольшой нагрузке, боли в суставах (лучезапястные, локтевые, бедренные) и в длинных трубчатых, головная боль (классическая мигрень и головная боль напряжения), нарушения памяти, возможно повышение температуры. Болезнь является системной и смертельно опасными являются локализации жировых образований в легких или сердце. Течение заболевания разное — состояние может медленно ухудшаться в течение нескольких лет или быстро, под воздействием различных факторов (операции, беременность, грипп). Более половины больных утрачивают работоспособность.
Причина возникновения заболевания мало изучена. Предполагают, что причиной болезни является нарушение обмена липидов и эндокринные нарушения. Высказывается гипотеза об аутоиммунной природе заболевания. Болезнь Деркума наследуется по линии бабушка-мать-дочь.
Вариант болезни Деркума — синдром Грама. Он обнаруживается у женщин пожилого возраста и характеризуется быстро нарастающим ожирением с отложением жира в районе коленных суставов и артрозом коленных суставов. Также является наследственным заболеванием.
Стадии развития патологии
Липоматоз протекает в три стадии, которые характеризуются определёнными признаками:
- На первой стадии уровень атипичных клеток находится в пределах 30%. Жировая прослойка занимает небольшой участок органа, что характеризуется наличием лёгкой симптоматики. В некоторых случаях болезнь может протекать на данном этапе бессимптомно. В основном присутствуют лёгкие ощущения дискомфорта в области желудка.
- На второй стадии жировая прослойка увеличивается до 50%, т.е. поджелудочная железа наполовину занята атипичной тканью. Новообразования прорастают внутрь органа, что сопровождается болезненными ощущениями, усиливающимися во время приёма пищи или после еды. Серьёзных нарушений в деятельности органа на этой стадии не фиксируется.
- Третья стадия болезни отличается активным прогрессированием распространения жировой прослойки до 60-70%. Здесь наблюдаются выраженные симптомы патологии – болевые спазмы, понос или запор и приступы рвоты. Присутствуют серьёзные нарушения в работе органа.
Современные достижения медицины позволяют выявить заболевание на начальном этапе формирования, поэтому врачи советуют не откладывать визит в поликлинику при появлении первых подозрительных симптомов. Раннее начало лечения гарантирует выздоровление без появления осложнений.
Причины липоматоза
Основная причина этого заболевания в различных возрастных группах — ожирение, которое является ведущим фактором риска патологии поджелудочной железы.
- Ожирение сопровождается гиперлипидемией и способствует жировой инфильтрации железы и печени. Кроме того, употребление жирной пищи вызывает избыточную продукцию ферментов железы и холецистокинина, нарушает отток панкреатического сока.
- Атеросклероз. При нем содержание жира в железе превышает норму на 25%.
- Жировая дистрофия поджелудочной железы также развивается при токсическом воздействии алкоголя. Этанол также отрицательно влияет на прогрессирование заболевания и стимулирует фибротические процессы.
- Употребление продуктов с высоким содержанием животных жиров и белков, а также злоупотребление алкоголя являются основными факторами риска данного заболевания.
- Токсическое воздействие кортикостероидов, гемцитабина и розиглитазона.
- Наличие сахарного диабета.
- Гемохроматоз. Перегрузка железом при трансфузиях крови также вызывает жировое замещение паренхимы органа.
- Кваширкор.
- Метаболический синдром (включает абдоминальное ожирение, гиперлипидемию и инсулинорезистентность).
- Наследственные заболевания (муковисцидоз, синдромы Швахмана–Даймонда и Йохансона–Близзарда, мутации лизосомной кислой липазы).
- Вирусные заболевания (вирусные гепатиты, ВИЧ/СПИД).
Методы хирургического вмешательства
Чаще всего удаление жировиков производят под местной анестезией. Применяются традиционные анестетики (лидокаин, новокаин в низких 0,25% — 0,5% концентрациях). Операцию проводят амбулаторно, госпитализация не требуется. Сразу после операции пациент идет домой.
Противопоказанием к удалению жировика в амбулаторных условиях может служить его большой размер (более 10 см), глубина расположения (межмышечно, во внутренних органах), непосредственная близость к крупным сосудам и нервам. В этой ситуации операцию нужно проводить в условиях стационара, с участием анестезиолога и бригады хирургов, возможностью послеоперационного наблюдения в палате.
В настоящее время только операция позволяет надежно избавить от липомы. Различают следующие методы удаления липомы:
- Иссечение образования — самый распространенный и эффективный метод – под обезболиванием на коже выполняют небольшой разрез. Жировик выделяют из окружающих тканей и удаляют. Выполняется гемостаз – остановка кровотечения из мелких сосудов в ране, что уменьшает риски послеоперационных гематом. На рану накладывают швы. Можно наложить как обычные узловые швы, так и внутрикожные (косметические). Косметические швы характеризуются отсутствием поперечных «полосок» на рубце. Обычные швы снимают на 8 – 9-е сутки, а косметические – на 12 – 14-е.
- Лазерный и радиоволновой методы. Практически не отличаются от обычного иссечения. Кожный разрез делают обычным скальпелем, но на глубжележащих тканях работают радиоволной или лазером, что позволяет более бережно разделять ткани, уменьшить кровотечение и риски послеоперационных гематом. Существуют мифы, что применение радиоволны и лазера позволяют не оставлять рубцов, не накладывать швы – все это не соответствует действительности. Лазер и радиоволна за счет более бережного воздействия на ткани могут минимизировать рубец, но в той или иной степени рубец после удаления все равно остается, швы накладывать тоже нужно.
- Пункционно-аспирационный метод удаления липомы. В проекции образования делают небольшой разрез, через который водят отсос, напоминающий толстую иглу. Специальным вакуумным прибором липома «высасывается» через отсос. По своей сути процедура является липосакцией. Проблема в том, что липосакция хорошо подходит для удаления неизмененной жировой клетчатки. Липома является опухолью. Для ее полноценного удаления нужен визуальный контроль, который пункционно-аспирационный метод дать не может. Если же после «высасывания» вслепую под кожей останется хотя бы небольшой фрагмент образования, это даст неизбежный рецидив, а в некоторых случаях и малигнизацию (озлокачествление) опухоли. Так что большинство хирургов этот способ не применяют. Пункционно-аспирационный метод хорошо подходит только для лечения липомы Биша (располагающейся в области 7-го шейного позвонка). Это связано с тем, что клетки этого образования по сути не являются опухолевыми, и даже при неполном удалении каких-либо негативных последствий не будет.
Наша клиника имеет огромный опыт по удалению жировиков. В своей практике мы применяем как обычное иссечение, так и радиоволновое.
Во время первичного приема врач выясняет анамнез, жалобы, осматривает пациента, в сомнительных случаях делает УЗИ. При наличии тяжелых сопутствующих заболеваний (сахарный диабет, анемия, сердечно-легочная патология) необходимо сообщить об этом врачу – может потребоваться дополнительное обследование. Также необходимо сообщить об имеющейся аллергии не лекарственные препараты. Если диагноз подтверждается, то сразу, в день обращения, возможно проведение удаления. Каких-либо дополнительных анализов собирать перед операцией не нужно. В случае подозрения на липосаркому рекомендуется предварительная консультация онколога.
Операция совершенно безболезненна, занимает 10-15 минут и навсегда избавляет от липомы. При липоматозе можно удалить сразу большое количество образований (10 – 15). В послеоперационном периоде практически не наблюдается каких-либо болей. Сразу после операции пациенты идут домой, уже на следующий день можно жить обычной жизнью, работать, заниматься повседневными делами.
Прием и операции проводит доктор Ельшанский Игорь Витальевич, врач-хирург с более чем 20-летним стажем, кандидат медицинских наук. Доктор владеет всеми методами удаления жировиков. После операции возможно наложение, как обычного шва, так и косметического. Обращаясь к доктору Ельшанскому И.В., вы столкнетесь с высоким профессионализмом при доступных ценах на лечение. Удаление жировика в нашей клинике стоит от 2000 руб., включая анестезию, применение радиоволны. При удалении нескольких образований предоставляется скидка, которая может достигать 50%.
Симптомы
Клинически липоматоз железы может протекать бессимптомно или иметь ярко выраженную картину. При незначительном накоплении жира в клетках железы клинические симптомы отсутствуют и заболевание обнаруживают случайно при инструментальном обследовании (УЗИ, МРТ). Лишь иногда выявляют симптом Тужилина — появление красных небольших пятнышек (сосудистые аневризмы), которые не исчезают при надавливании. Они располагаются на животе и верхней половине туловища, однако данный симптом не специфичен для этого заболевания.
При выраженной жировой инфильтрации появляются признаки внешнесекреторной недостаточности: понос, стеаторея (наличие избыточного количества нейтрального жира в кале), гиповитаминозы. Также у больного появляется тошнота, вздутие живота, боли или дискомфорт в левом подреберье. Нарушение эндокринной функции железы проявляется в нарушении углеводного обмена (гипергликемия натощак, инсулинорезистентность, нарушение толерантности к глюкозе). Поскольку нарушение функции поджелудочной железы всегда влечет нарушение функции желчевыводящей системы, у больного появляются горечь во рту и боли в правом подреберье. Если говорить о стеатопанкреатите, то чаще появляется умеренно выраженным болевым и диспепсическим синдромом (отрыжка, тошнота, склонность к частым рвотам, вздутие живота, отвращение к жирной пище).
Анализы и диагностика
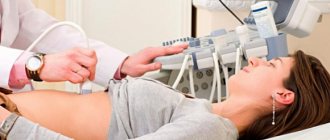
- Трансабдоминальное УЗИ. Признаками стеатоза железы являются: увеличение ее эхогенности при сохранении однородности структуры, возможно незначительное увеличение органа в размерах. Такие изменения обозначаются как диффузные изменения поджелудочной железы. Эхогенность ее оценивают косвенно, сравнивая с показателем эхогенности печени и почек. Эхогенность здоровой железы такая же, как и печени. При жировой болезни печени эхогенность выше, чем у почек. Информативность УЗИ довольно низкая, поскольку у пациентов присутствует абдоминальное ожирение и метеоризм.
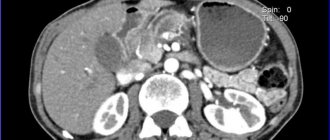
- Мультиспиральная КТ. Точно определяет наличие жировых включений, прослоек, позволяет выявлять фиброз. Обследование также дает картину состояния перипанкреатической клетчатки.
- МРТ. Считается наилучшим способом диагностики. Современной МРТ-техникой определяют гомогенные изменения структуры железы, при протонной МР-спектроскопии оценивают содержание триглицеридов количественно.
- Эндосонография. Является инвазивной процедурой и позволяет получить высокоточные изображения, а также достоверно подтвердить стеатоз. Разрешающая способность этого метода превосходит КТ и МРТ, однако есть риск осложнений.
- Из клинических и биохимических обследований определение уровня глюкозы, триглицеридов, холестерина, липопротеидов низкой плотности.
Диета
Диета 8 стол
- Эффективность: снижение веса до необходимого уровня
- Сроки: длительно, до достижения ожидаемого эффекта
- Стоимость продуктов: 1120 — 1230 рублей в неделю
Жировая инфильтрация органа имеет прямую связь с питанием, поэтому диета занимает ведущее место в лечении. Для пациентов с нормальным весом основной целью питания является уменьшение нагрузки на железу, поэтому им рекомендована Диета №5. При ожирении важно снизить вес, поэтому основные принципы питания стола №5 сохраняются, но дополнительно больным рекомендуется уменьшение калорийности за счет снижения жиров и углеводов (Диета 8 стол), при этом рацион должен содержать нормальное количество белков. Суточная калорийность не более 1500-1700 ккал. В случае нарушения инкреторной функции железы назначается диетический Стол №9 со значительным ограничением углеводов.
Насыщенные жиры и фруктоза вызывают прогрессирование стеатогепатита и стеатопанкреатита. В то же время холин, белковая диета, ненасыщенные жиры и антиоксиданты оказывают профилактическое действие. При липоматозном поражении поджелудочной железы ухудшается переваривание пищевого жира. В рационе таких больных квота жира уменьшается, а учитывая ожирение всех больных, страдающих этим заболеванием, это тем более необходимо. Также важно избегать нагревания жиров, поскольку вещества, образующиеся при нагревании жиров, являются трудноперевариваемыми. Из питания исключаются высококалорийные, жирные, жареные блюда и копченые продукты. В то же время дополнительно вводятся фосфолипиды, жирорастворимые витамины и омега-3 жирные кислоты.
Блюда должны быть легкоперевариваемыми, нежирными и приготовленными на пару или запеканием. Такие блюда не требуют напряжения ферментных систем желудочно-кишечного тракта. Рекомендуются крупяные и овощные супы-пюре, овощные пюре, тушеные овощи, мясные и рыбные фрикадельки, отварное мясо, паровые котлеты, некислый творог, творожные запеканки, омлет, кисломолочные продукты. Объем блюд не должен вызывать дискомфорта. Для предупреждения метеоризма исключаются блюда из бобовых и белокочанной капусты.
Углеводы — это второй компонент питания, избыток которых в рационе приводит к нарушению липидного обмена и развитию жировой инфильтрации поджелудочной железы. В связи с этим значительно ограничивается употребление простых углеводов и сладких напитков. Установлено, что сахароза и фруктоза оказывают влияние на развитие жировой инфильтрации органов — увеличивают липогенез, вызывают инсулинорезистентность и гипертриглицеридемию.
Солод и мальтодекстроза широко применяются в пищевой промышленности (кондитерские изделия, молочные продукты, соусы), а гликемический индекс их выше сахара. При нарушении углеводного обмена углеводы должны быть равномерно распределены в течение дня, чтобы не было резких колебаний уровня глюкозы. Источниками углеводов для таких больных являются цельнозерновые крупы (гречневая, овсяная), хлеб с отрубями и цельнозерновой, несладкие ягоды и фрукты, печеные яблоки.
Третьим основным моментом питания является отказ от употребления алкогольных напитков!
Лечение диффузных изменений поджелудочной железы по типу липоматоза: лекарства и диета
Основной жир (липома)
Поджелудочная железа является жизненно важным органом, функциональные нарушения которого приводят к расстройству всего организма. Липоматоз или жировая дистрофия — заболевания, нарушающие работу пищеварительной системы. Лечение липоматоза поджелудочной железы требует соблюдения правил, изменения образа жизни.
Механизм появления патологии поджелудочной
Липоматоз — заболевание, приводящее к функциональному расстройству (код ICD-10 K86) Из-за различных факторов клетки поджелудочной железы постепенно погибают. Образовывается жировая ткань — компенсаторная реакция организма, направленная на восстановление недостающего объема органа. Жир не может выполнять функции, взятые на себя железистыми клетками.
Процесс замены доброкачественный. Рост жировой опухоли не приводит к развитию злокачественных опухолей, но лечение необходимо.
Липоматоз поджелудочной железы проходит 3 стадии развития:
- Первая степень. Пострадало не более 30% органа пищеварительной системы.
- Вторая ступень влияет на 30-60%. Есть клинические признаки болезни.
- Третья степень. Более чем на 60%. Развивается панкреатит, сахарный диабет путем разрушения инсулин-продуцирующих клеток.
Способы лечения заболевания
Лечение изменений типа липосом осуществляется консервативными и хирургическими методами.
Нужна ли вам консультация опытного врача? Задай свой вопрос прямо сейчас.
Задайте свой бесплатный вопрос
- Терапевтический метод включает использование лекарств и местных жителей, специальную диету.
- Хирургический метод — это хирургическая процедура.
- Показания к операции: значительное повреждение поджелудочной железы, жировая ткань оказывает давление на протоки, соседние органы (печень, 12 двенадцатиперстная кишка).
- Профилактика хирургических вмешательств — своевременная диагностика липоматоза поджелудочной железы.
Аптечные препараты
Лекарственная терапия позволяет пораженному органу адаптироваться, устраняет симптомы дискомфорта и улучшает самочувствие.
| Препарат группы | Эффект | Список эффективных средств |
| Ферментатор | Средство от недостатка ферментов. Нормализовать процесс пищеварения. Устранить ощущение тяжести после еды, метеоризма, метеоризма. Заполните недостаток гормонов. Предотвращение развития сопутствующих заболеваний желудочно-кишечного тракта и эндокринной системы. |
|
| Спазмолитика | Устраняет спазмы, останавливает хронические боли. Нормализовать состояние пациента во время лечения, устранить дискомфорт в желудке и левой подреберье. |
|
| Симптомы | Лечение сопутствующих симптомов, вызванных нарушениями работы желез и пищеварения. Помогает справиться с приступами тошноты и рвоты. Регулирует дефекацию, предотвращает развитие поноса и запоров. |
|
При диагнозе липоматоза поджелудочной железы самолечение лекарственными препаратами возможно только при наличии медицинских доказательств. Проблема особенно остро стоит, когда болезнь диагностируется у ребенка.
Народные средства
На ранней стадии липоматозный рост может быть остановлен, а функция железы может быть частично восстановлена отварами, настойками.
Рецепты:
- Отвар из овса. Препарат помогает бороться с опухолью, восстанавливает функцию секреции, устанавливает обменные процессы, функцию пищеварения. Ежедневное использование. Суточная доза: 500 мл.
- Настой листьев черники обладает регулирующими свойствами. Применяется для лечения 100 мл дважды в день перед едой.
- Свежая клюква предотвращает дальнейшее развитие липоматоза поджелудочной железы, улучшает обменные процессы.
- Отвар листьев ежевики эффективен при диффузных поражениях. Напиток принимается 4 раза в день в течение 1 месяца по 30 миллилитров за напиток.
- Настойка на основе коллекции: корень календулы, зверобой, валериана, смешанная с листьями крапивы. Лечение длится 21 день, после чего необходим 7-дневный перерыв. Суточная доза: 250 мл.
Лечение липоматоза поджелудочной железы фольклорным способом допускается только после консультации с врачом.
Применение народных средств сочетается с фармакологическими препаратами в комплексной терапии.
Примерное меню при липоматозе
Диета должна быть сбалансированной и низкокалорийной. Нездоровые продукты исключены. Соблюдение диеты на ранних стадиях заболевания позволяет остановить дистрофический процесс, а на более поздних стадиях — сохранить работоспособность организма. Рекомендуется диета «Таблица 5».
Примерная диета на одну неделю в случае липоматоза поджелудочной железы позволяет приготовить собственную диету на основе списка желаемых продуктов и блюд. Это сочетается с лечением лекарствами.
Понедельник
- Завтрак — жидкая манная крупа.
- Обед — гречневый суп на овощном бульоне, жидкое картофельное пюре, фрикадельки из кролика на пару.
- Ужин — омлет на пару. Вторник
Вторник
- Завтрак — обезжиренный творог.
- Обед — суп из тёртой пшеницы на бульоне, овощное пюре с треской.
- Ужин — рисовая каша с куриным филе.
Среда
- Завтрак — омлет на пару.
- Обед — куриный бульон с тёртыми овощами, каша на пару, отбивные из мяса без жира.
- Ужин — картофельное пюре или репа с вареной, нежирной рыбой.
Четверг
- Завтрак — Разбавленный молочный хлеб.
- Обед — тертый овощной суп, лапша из твердой пшеницы с фрикадельками на пару.
- Ужин — овсяная каша с рыбными отбивными.
Возможно вам будет интересно: Удаление полипа в мочевом пузыре: как протекает операция, какова стоимость?
пятница
- завтрак — рисовая каша.
- Обед — густой суп из овощей и риса, вареные овощи с мясом кролика.
- Ужин — куриное суфле на пару.
Суббота
- Завтрак — каша Геркулес жидкость.
- Обед — суп с овощами, мясная запеканка, вареные овощи.
- Ужин — легкая каша с отбивными из рыбы на пару.
Воскресенье
- Завтрак — яйцо с вмятиной.
- Обед — рисовый суп на бульоне из нежирного мяса, овощное пюре с фрикадельками.
- Ужин — лапша из твердой пшеницы без масла, рагу из овощей.
Для правильного питания необходимо проконсультироваться с врачом или диетологом.
Список разрешенных и запрещенных продуктов
При развитии заболеваний пищеварительной системы важно помнить, что диета зависит от разрешенных и запрещенных продуктов питания.
Список разрешенных продуктов для липоматоза поджелудочной железы:
- диетическое мясо — курица, индейка, кролик, говядина;
- нежирная рыба — треска, щука, судак, лещ, сайта;
- обезжиренное молоко и кисломолочные продукты;
- злаки — гречка, ячмень, рис, овсянка;
- твердая пшеничная лапша;
- яйца (курица, перепелка), приготовленные в сушеном виде, омлеты на пару;
- кисель, чай на травах, сухофруктовый компот.
Алкогольные напитки, копченые продукты, соленья, специи, фасоль, грибы, капуста, хлебобулочные изделия и мучные изделия должны быть исключены из рациона. Жирные бульоны, рыба и мясо запрещены. Это способствует лечению патологий.
Сократить или отказаться от сладостей полностью.
Противопоказания: сладкие газированные напитки, все «уличные» продукты.
Прогноз и длительность лечения
Диффузные изменения поджелудочной железы с атрофией типа липоматоза необратимы. Своевременное лечение помогает остановить развитие патологии. При отсутствии лечения орган полностью атрофируется, что приводит к последствиям. При диагностированном заболевании на ранних стадиях увеличиваются шансы на ремиссию, полностью останавливается процесс замещения тканей.
Пациентка с липоматозом поджелудочной железы должна избавиться от вредных привычек, избавиться от лишнего веса, сбалансировать диету. При проведении хирургических операций по удалению атрофированных тканей пациент должен долго восстанавливаться. Необходимо постоянно принимать специальные лекарства, робот, чтобы заменить деятельность желез.
Можно предотвратить ожирение пищеварительной системы и связанные с ним осложнения. Профилактика — хорошее питание, мобильный образ жизни, воздержание от алкоголя, курения. Необходимо пройти плановое медицинское обследование.
Статья была проверена редакторами сайта
Не нашли подходящего совета?
Задайте врачу вопрос или просмотрите все вопросы…
Классифицируйте статью:
Скачать…
Профилактика
Первичная профилактика данного заболевания включает:
- Рациональное питание, не допускающее прибавку веса.
- Исключение алкоголя, который является одним из факторов риска стеатоза печени и поджелудочной железы.
- Активный образ жизни, который является профилактикой ожирения и метаболического синдрома.
- В случае возникновения заболевания важно придерживаться низкокалорийной диеты, способствующей снижению веса. Снижение веса даже на 8% приводит к значительному уменьшению жира в поджелудочной железе. Актуальным является также здоровый образ жизни и отказ от употребления алкоголя.
Прогноз заболевания
При адекватном отношении больного к существующей проблеме и правильной организацией образа жизни происходит компенсация возможностей поджелудочной железы – ее здоровые участки продолжают выделять достаточное количество гормонов и ферментов для обеспечения жизнедеятельности организма.
Многолетняя ремиссия возможна, но требует пристального внимания носителя липоматоза.
При недостаточном внимании заболеванию расстройство в проблеме добавляются новые (сахарный диабет, полное расстройство пищеварения, заболевания печени, кишечника, общая интоксикация).
Важно знать и помнить, липоматоз – хроническое неизлечимое заболевание, медленно, но неуклонно прогрессирующее. Задача больных и врачей – остановить прогресс и добиться стойкой ремиссии. Профилактические мероприятия и просвещение населения могут снизить количество вновь заболевших пациентов – здоровый образ жизни все больше входит в моду.
Последствия и осложнения
Возможны следующие осложнения липоматоза поджелудочной железы:
- Развитие инсулинорезистентности и метаболического синдрома.
- Высокий риск сахарного диабета, поскольку накопление жира в островках железы снижает количество и функциональную активность β-клеток, что приводит к нарушению углеводного обмена.
- Генерализованный атеросклероз.
- Острый панкреатит.
- Развитие аденокарциномы железы. Многие из ученых полагают, что вполне вероятно развитие рака этого органа как исход жировой инфильтрации. Они проводят аналогию с жировой инфильтрацией печени, исходом которой является гепатоцеллюлярная карцинома.
Липома поджелудочной железы: как распознать и как лечить
Поджелудочная железа является эндокринным и пищеварительным органом. Он вырабатывает вещества, которые регулируют ряд процессов в организме.
Инсулин нормализует уровень сахара в крови и поэтому отвечает за углеводный обмен. Ферменты, выделяемые PJ, необходимы для нормального пищеварения и усвоения пищи из GIT.
Каждое изменение, происходящее в железе, приводит к цепочке нарушений в других органах.
Липоматоз поджелудочной железы может стать одной из патологий, с которыми может столкнуться человек. Это прогрессивная замена здоровых тканей органа жиром.
Накопление жировой ткани в отдельной области образует доброкачественную липоматозную опухоль, не образующую метастазов. Эта болезнь также известна как жировая дистрофия.
Его прогрессирование постепенно приводит к дисфункции желез, которая вызывает определенные неприятные симптомы. Очень важно вовремя распознать и лечить липоматоз.
Причины развития заболевания
Воспалительные, инфекционные процессы в ПГ приводят к деградации и некрозу тканей в определенных областях. Если лечение проводится вовремя и полностью, то рост патогенной микрофлоры прекращается и орган перестает работать. На месте поврежденной инфекции образуются новые участки.
Часто заполняет образовавшийся просвет жировой тканью. Это означает, что образуются липомы (жиры). В большинстве случаев триггером образования липом в поджелудочной железе является воспалительный процесс в органе (панкреатит). Это вызывает повреждение и разрушение клеточных структур поджелудочной железы.
Они постепенно заменяются жировой тканью.
Факторы, способствующие образованию липом:
- наследственная предрасположенность,
- хронические заболевания печени, гепатит,
- злоупотребление алкоголем,
- гипотиреоз,
- Сахарный диабет,
- Повреждение брюшной полости,
- Прием препаратов, разрушающих клетки ПГ,
- Избыточный вес.
Какой орган вырабатывает инсулин и какую роль играет гормон хранения? Ознакомьтесь с полезной информацией.
Для симптомов и лечения изоэхогенной щитовидной железы с гипоэхогенным ободом читайте эту статью.
Характерная симптоматика
Липома поджелудочной железы не проявлялась в течение очень длительного периода времени. С годами она развивается медленно. Жировая дистрофия часто случайно обнаруживается при ультразвуковом обследовании.
Первичные признаки жировой дистрофии незначительны и часто упускаются из виду. Их тяжесть напрямую зависит от размера и степени замещения здоровых тканей жиром.
Если повреждено менее 30% органа, пациент может почувствовать незначительные изменения или не почувствовать их вовсе.
Симптомы липомы поджелудочной железы:
- Боль в левой подреберной полости, поджелудочной железе,
- Чувство тяжести после еды,
- Травмы к перистальтике кишечника,
- Стеаторея (фекальный жир),
- Тошнота, рвота,
- Общее недомогание,
- Потеря аппетита,
- Апатия.
Нарушение углеводного обмена наблюдается при повышении уровня глюкозы за счет снижения синтеза инсулина. По мере роста жировой опухоли она начинает давить на железистые протоки, кровеносные сосуды и нервные волокна. В результате может возникнуть ряд сопутствующих симптомов.
Классификация
Многие эксперты определяют 3 степени липоматоза:
- 1 1 менее 30% ткани ПГ поражено. Болезнь не проявляется через выраженные симптомы.
- 2 Жировая ткань заменила 30-60% ткани органа. Есть характерные диспептические расстройства.
- 3 Более 60% ткани ПЖ повреждено. Нарушения становятся заметны в работе всего организма.
Эта классификация липомы разделяется не всеми специалистами. В некоторых случаях болезнь может быть более опасной, чем в других уже на 1-й стадии.
Существует другая классификация, где тяжесть процесса определяется количеством повреждений:
- Отверстия (фокальные) Липомный жир заменяет здоровый жир в определенной части ПГ. Такое образование очень опасно, если оно расположено в зоне железистых протоков, сосудов.
- Диффузные очаги дистрофии жира разбросаны по всему телу, они обычно небольшие.
Для протокола! Иногда фибролипоры встречаются в PJ. Это зоны, где здоровая ткань заменяется не только жировой, но и фиброзной (соединительной) тканью. Ход этого типа образования более тяжелый, чем при простой липоме.
Эффективные методы лечения
Хотя липома поджелудочной железы не классифицируется как опасная патология, она постоянно прогрессирует и приводит к значительной дисфункции органа. Поэтому ранняя диагностика изменений и лечение липомы очень важны. В зависимости от стадии и степени тяжести может быть предложено консервативное или хирургическое лечение.
Консервативная терапия
При диффузной липоме рекомендуется лечебная диета и прием определенных групп лекарств. Коррекция питания необходима для того, чтобы освободить пораженный орган и обеспечить организм всеми питательными веществами.
При заболеваниях поджелудочной железы рекомендуется диета, близкая к таблице 5. Диета требует полного отказа от жирной, жареной, острой, соленой пищи.
Нельзя пить алкоголь, кофе, шоколад или пирожные. Еду следует приготовить на пару или приготовить. Вы должны есть маленькими порциями 5-6 раз в день.
В случае липомы имеет смысл употреблять в пищу гречиху, рис, овсянку, тыкву, капусту, кисломолочные продукты.
Не существует специальных лекарств, которые могут вылечить липоматоз. Лекарства назначаются врачом для облегчения симптомов заболевания:
- спазмолитическое средство (дротаверин, No-Spa),
- противодиарейное средство (лоперамид),
- ферменты (Фестал, Креон),
- при дефиците синтеза инсулина его синтетические аналоги.
Где железа тимуса и какие гормоны производят важный эндокринный орган? У нас есть ответ!
В этой статье можно прочитать о причинах возникновения геморрагических кист яичников и возможностях лечения неоплазии.
Читайте на сайте https://fr-dc.ru/vnutrennaja-sekretsija/shhitovidnaya/gormony-zhelezy.html о стандарте гормонов щитовидной железы и роли важных регуляторов в жизни человека.
Хирургическое вмешательство
Операция может быть выполнена, когда липома достигает больших размеров и оказывает давление на ближайшие органы. Показано хирургическое удаление липомы при островной форме патологии.
Неработающие участки поджелудочной железы должны быть вырезаны, в некоторых случаях орган удаляется полностью.
В случае полной панкреатэктомии с впоследствии предписанной пожизненной пользой ферментов PS и инсулиновых инъекций как терапия замены.
Прогноз
Липоматоз является хроническим, медленно прогрессирующим заболеванием, заканчивающимся фиброзированием ткани железы. Опасность заболевания заключается в уменьшении функциональных клеток. Основной задачей лечения является приостанавливание прогрессирования. При адекватном лечении, устранении факторов риска и изменении образа жизни прогноз благоприятный. При соблюдении рекомендаций прогрессирование жировых изменений в железе часто приостанавливается и не доходит до выраженных изменений органа.
Определение заболевания
Всякое воспаление поджелудочной железы сопровождается распадом и некротизацией тканей на определенном участке. Если дальнейшее разрушение остановлено, а инфекция побеждена, распространение микробов прекращается, орган выздоравливает и восстанавливает функции. Но природа не терпит пустоты, поэтому на месте разрушенных патогенными агентами участков образуется новые. Чаще всего это жировая ткань, заполняющая образовавшийся просвет в плоти поджелудочной железы. Каждый такой участок – это липома (жировик). Наличие липом на теле железы или в ее плоти говорит о липоматозе – необратимых изменениях в строении и функционировании поджелудочной железы. Жировая ткань замещает нормальные клетки органа, прерывает их работу, ослабляет функционал железы.
Список источников
- Ивашкин В. Т. Стеатоз поджелудочной железы и его клиническое значение // Рос. журнал гастроэнтерологии, гепатологии, колопроктологии. 2006. Т. 16. № 4. С. 32–37.
- Бокова Т. А., Урсова Н. И. Морфофункциональное состояние поджелудочной железы у детей и подростков с ожирением и метаболическим синдромом // Экспериментальная и клиническая гастроэнтерология. 2008. № 7. С. 24–29.
- Ивашкин В.Т., Шифрин И.А., Соколина И.А. Хронический панкреатит, стеатоз поджелудочной железы и стеатопанкреатит. М.: Литтерра, 2014. 240 с.
- Кучерявый Ю.А, Москалева А.Б., Маев И.В. Баранская Е.К., Свиридова А.В. Взаимосвязь хронического панкреатита с жировой болезнью печени и нарушениями углеводного обмена у пауиентов с ожирением //Эффективная фармакотерапия. 2011, № 6. С. 44–48.
- Косюра С.Д., Павловская Е.В, Стародубцева А.В. Поражение поджелудочной железы при ожирении // Лечебное дело.2006. №3 С.23-26