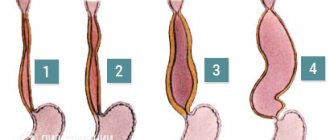
Причины заболевания
Точные причины образования лейомиомы пищевода на сегодня не установлены. Специалисты выдвигают лишь ряд факторов, предрасполагающих к формированию опухоли.
Послужить толчком к развитию этого недуга пищевода могут:
- вредные привычки;
- проживание в неблагоприятных экологических условиях;
- генетическая предрасположенность;
- неправильное питание (чрезмерное увлечение соленой и копченой пищей, скудность рациона, недостаток витаминов).
Симптомы и протекание заболевания
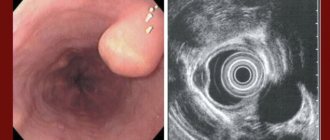
В большинстве случаев лейомиома не проявляет себя никакими симптомами. Однако иногда опухоль начинает расти и тогда может появиться ряд специфических симптомов, таких как дисфагия, боль за грудиной, желудочно-кишечный рефлюкс.
Лечение заболевания
При лейомиоме пищевода проводится только хирургическое лечение. Данные новообразования характеризуются медленным ростом, поэтому их удаление показано только при нарушении функций пищевода. При небольших размерах опухоли возможно длительное наблюдение с обязательным периодическим обследованием, целью которого является своевременное установление показаний к операции. Однако раннее удаление лейомиомы пищевода избавляет пациента от более сложной и обширной операции в будущем.
Наиболее часто хирургическое удаление лейомиомы проводится путем энуклеации (вылущивания) опухоли при выполнении торакотомии. После удаления опухолевого образования производится ушивание дефекта мышечной стенки пищевода, при крупных дефектах возможно выполнение пластики лоскутом диафрагмы или париетальной плевры. Обширное оперативное вмешательство, целью которого является удаление части пищевода (резекция), выполняется крайне редко — при крупных множественных узлах и отсутствии возможности исключить малигнизацию.
В послеоперационном периоде пациенту показана диета (механически, термически и химически щадящие блюда). На длительный период назначаются препараты группы ингибиторов протонной помпы, которые предупреждают повреждение слизистой оболочки пищевода кислым желудочным содержимым. Это особенно важно, если лейомиома пищевода сопровождалась явлениями эзофагита.
Диагностика лейомиомы пищевода в Израиле
В клинике Топ Ихилов диагностика проводится на современном оборудовании, что позволяет определить наличие опухоли на самых ранних стадиях. Особенно важно проходить профилактические исследования тем, кто имеет в анамнезе случаи появления доброкачественных опухолей пищевода или имеет наследственную предрасположенность к ним. Диагностика лейомиомы пищевода в Израиле проводится в максимально удобной для приезжающих в Израиль обстановке, и занимает минимум времени.
- День 1
- День 2
- День 3
Первый день. Осмотр
Пациент в сопровождении кейс-менеджера клиники едет на прием к лечащему врачу. Происходит первичная консультация, пациент узнает, какие исследования ему надо пройти, задает вопросы, которые его интересуют. Кейс-менеджер при необходимости выполняет роль переводчика.
Второй день. Обследование
Задача диагностики – определить точное местоположение опухоли и определить, какая лечебная тактика будет оптимальной. При подозрении на лейомиому назначают такие исследования:
- Общий анализ крови.
- Рентгенографию.
- Эндоскопию пищевода (фиброэзофагогастродуоденоскопию).
- Гистологический анализ клеток опухоли.
- Копрограмму.
- УЗИ брюшной полости.
- МРТ брюшной полости.
Третий день. Коллегиальное решение
После того, как проведены все исследования, консилиум профильных врачей определяет наиболее результативную терапию. В клинике Топ Ихилов лечение лейомиомы пищевода проводится по международным протоколам, в каждом конкретном случае подбирается программа, которая будет наиболее эффективной.
Цены
| Заболевание | Ориентировочная цена, $ |
| Цены на обследование при раке желудка | 5 730 |
| Цены на диагностику болезни Крона | 3 560 — 4 120 |
| Цены на диагностику рака желудочно-кишечного тракта | 4 700 — 6 200 |
| Цены на диагностику гепатита С | 5 700 — 6 300 |
| Цены на лечение рака фатерова соска | 81 600 — 84 620 |
| Цены на лечения рака прямой кишки | 66 990 — 75 790 |
| Цены на лечение рака поджелудочной железы | 53 890 — 72 590 |
| Цены на лечение рака пищевода | 61 010 — 81 010 |
| Цены на лечение рака желчного пузыря | 7 920 — 26 820 |
| Цены на лечение неспецифического язвенного колита | 5 670 |
| Цены на лечение рака желудка | 58 820 |
| Цены на диагностику и лечение желчнокаменной болезни | 9 000 — 11 950 |
| Цены на лечение гастроэнтерологических заболеваний | 4 990 — 8 490 |
| Цены на диагностику болезни Крона | 5 730 — 9 590 |
| Цены на лечение вирусного гепатита С и В | 5 380 — 7 580 |
| Цены на лечение рака желудочно-кишечного тракта | 4 700 — 6 200 |
Преимущества лечения в клинике Топ Ихилов
- Точная диагностика.
В центре исключена постановка ошибочного диагноза: сверхточные приборы, с которыми работают высокопрофессиональные врачи-диагносты, гарантируют 100% верный диагноз. - Высокий уровень подготовки врачей.
К лечению лейомиомы допускаются только те специалисты, которые имеют достаточный опыт и обладают навыками, необходимыми для проведения сложных операций. - Малоинвазивные вмешательства.
При выборе способа проведения операции врачи отдают предпочтение таким, которые являются наименее травматичными для пациента.
- 5
- 4
- 3
- 2
- 1
(0 голосов, в среднем: 5 из 5)
Двойной удар по недугу
Для борьбы с заболеванием часто применяется комбинация хирургического и гормонального лечения. Гормональная терапия при субмукозной миоме как монометод не применяется, она используется как вспомогательный метод до или после хирургического лечения. Если размеры субмукозного узла менее 5-ти см., и вся опухоль находится в полости матки, то такой узел можно удалить одномоментно при гистерорезектоскопии.
Если диаметр узла более 5-ти см., наполовину или более узел расположен в мышце матки, то возможны два пути решения проблемы: либо сначала резецируется доступная часть и после проведенной гормонотерапии удаляется оставшаяся часть узла, либо после гормонотерапии и уменьшения размера узла, проводится его резекция.
При наличии сопутствующих мелких межмышечных узлов, недоступных для удаления, в нашем отделении также применяется гормональная терапия, что в ряде случаев позволяет избежать повторных операций.
Удаление субмукозного узла
- Стоимость: 62 000 — 95 000 руб.
- Продолжительность: 20-40 минут
- Госпитализация: 1 сутки в стационаре
Подробнее
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ЗАБОЛЕВАНИЯ СИНОВИАЛЬНОЙ ТКАНИ (СУСТАВОВ)
Доброкачественная синовиома без гигантских клеток
Существование доброкачественных синовиом обсуждается. Большинство авторов склоняется к тому, что все синовиомы являются злокачественными независимо от степени зрелости. Опухоль поражает главным образом коленный сустав, в виде небольших плотных узлов. Лечение хирургическое, однако больные должны наблюдаться в течение 5—9 лет. Болезнь может дать рецидивы и метастазы.
Доброкачественная гигантоклеточная синовиома (нодулярный тендосиновиит)
Псевдоопухолевый процесс, встречается достаточно часто. В 15% процесс возникает в области синовиальной оболочки суставов, в 80% — в сухожильных влагалищах, в 5% — в слизистых сумках. Представляет собой узловатое образование, чаще локализованное на пальцах кистей, реже стоп и еще реже в области крупных суставов. Излюбленная локализация — межфаланговые суставы. Чаще встречается у женщин 30—60 лет. При длительном существовании может вызвать атрофию окружающих тканей, в том числе и кости. Процесс часто рецидивиреут, большая часть рецидивов связана с неполным удалением. Метастазов не дает.
Пигментный виллонодулярный синовит
Располагается внутри оболочки суставов, чаще в зоне коленного локтевого и плечевого суставов. Встречается в среднем возрасте. Этиология не ясна.
Лечить и никаких гвоздей !
Не всегда субмукозные миомы можно удалить при гистерорезектоскопии. При размерах узлов более 5-ти сантиметров операция считается нецелесообразной из-за возможных осложнений во время, и после операции. При наличии большой внутримышечной части узла невозможно её полностью удалить за одну операцию. В этом случае на помощь приходит гормонотерапия, препаратами типа «Золадекс», «Декапептил-Депо». Эти препараты создают гормональный фон, соответствующий постменопаузе. Таким образом, под влиянием низкого уровня эстрогенов во время лечения размеры узлов уменьшаются, они становятся доступными для гистерорезектоскопии. Минимальный курс лечения подобными препаратами обычно составляет 3-4 инъекции (одна инъекция в 28 дней).
Обсуждение
Размеры удаленных опухолей колебались от 0,5 см в диаметре до 8,0×10,0 см, в среднем составили 2,8±0,6×2,6±0,5 см (рис. 3). В 1 случае были удалены 2 рядом расположенные опухоли диаметром 0,5 и 1,5 см, создававших на рентгенограмме единый дефект наполнения 2,0×2,0 см.
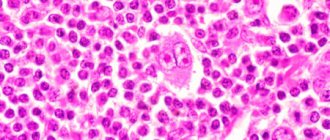
Рис. 3. Лейомиома пищевода (макропрепарат).
При гистологическом исследовании макропрепаратов у всех оперированных больных была подтверждена доброкачественная опухоль из гладкомышечной ткани (лейомиома).
Интраоперационное осложнение (повреждение СО пищевода) возникло у одной пациентки, которое было диагностировано на операционном столе. Дефект С.О. зашит интракорпоральным непрерывным швом абсорбирующейся нитью с восстановлением целостности мышечной оболочки. На 2-е сутки после операции наступила несостоятельность швов нижней трети пищевода, что проявилось рентгенологической картиной левостороннего гидроторакса. После видеолапароскопического зашивания перфоративного отверстия пищевода, видеолапаротрансхиатального дренирования заднего средостения, видеоассистированной еюностомии по Майдлю, дренирования левой плевральной полости достигнуто рубцевание перфоративного отверстия.
У второго больного перфорация нижней трети грудного отдела пищевода возникла на 7-е сутки после правосторонней видеоторакоскопической энуклеации лейомиомы пищевода. Для устранения осложнения были выполнены этапные санационные видеоторакоскопии справа с дренированием заднего средостения, в последующем — видеолапаротрансхиатальное дренирование заднего средостения, видеоассистированная еюностомия по Майдлю.
Летальных исходов не было. Средняя продолжительность послеоперационной реабилитации больных составила 18,2±7,8 дня, продолжительность стационарного лечения — 26,4±8 дня. В 1 случае через 7 мес после операции развился рубцовый стеноз нижней трети пищевода. После исключения рецидива заболевания проходимость пищевода восстановилась после однократного ортоградного бужирования пищевода по направителю. Рецидива заболевания не отмечено ни у одного из больных в течение от 1 года до 15 лет после операции.
«Окончательный анализ»
Гистероскопия (диагностическая, лечебная)
- Стоимость: 47 500 руб.
- Продолжительность: 20 до 60 минут
- Госпитализация: 1 день в стационаре
Подробнее
Наиболее частым симптомом наличия субмукозной миомы матки являются маточные кровотечения. Они могут возникать как во время менструаций, которые становятся очень обильными и длительными, так и в межменструальный период. Следующим по частоте проявлением являются схваткообразные боли во время месячных. Очень редко такие миомы остаются бессимптомными. Вероятность и обильность кровотечений не зависит от размеров узла. Маточные кровотечения, как правило, приводят к анемии, которая и диктует необходимость оперативного лечения, поскольку медикаментозные средства в данной ситуации — бессильны. При диагностировании подобных симптомов, необходимо обратиться к квалифицированному врачу, который проведет необходимые исследования. Окончательный диагноз по поводу миомы матки ставится после проведения УЗИ и гистероскопии.
Авторы представили описание случая лейомиосаркомы пищевода у мужчины 57 лет. При рентгенологическом и эндоскопическом исследованиях обнаружена экзофитная плотная опухоль с изъязвлением. Проведена операция: лапароторакоцервикотомия, экстирпация пищевода, эзофагогастропластика с анастомозом на шее. Гистологическое заключение: лейомиосаркома пищевода.
The Case of Leiomyosarcoma esophageal
The authors present a description of the case of leiomyosarcoma of the esophagus in men 57 years old. X-ray and endoscopy study revealed exophytic research dense tumor with ulceration. An operation: laparotoracocervicotomy, extirpation of the esophagus, esophagogastroplasty with anastomosis in the neck. Histological conclusion: leiomyosarcoma of the esophagus.
Злокачественные неэпителиальные опухоли — саркомы пищевода — встречаются редко и составляют не более 0,5-1 % от всех злокачественных новообразований этого органа [3, 6]. По данным В.Х. Василенко и соавт. (1971), они встречаются почти в 200 раз реже, чем рак. Саркомы развиваются в основном у пожилых людей, чаще у мужчин, и значительно реже у женщин. Для данной группы опухолей характерны те же клинические симптомы (местные и общие), что и при раке пищевода. Саркомы пищевода делят на полиповидные и диффузные инфильтрирующие.
Лейомиосаркома обычно развивается из ткани стенок крупных сосудов (верхняя полая вена), содержащих гладкую мышечную ткань; чаще локализуются в нижней половине пищевода. Лейомиосаркома пищевода встречается крайне редко [2], составляя около 0,3% злокачественных новообразований пищевода [7]. В литературе описаны лишь единичные наблюдения этого заболевания [4, 5, 8]. Хирургический подход остается основным при отсутствии признаков диссеминации процесса.
Мы наблюдали случай лейомиосаркомы пищевода у мужчины 57 лет. Пациент поступил с жалобами на дисфагию. При ФГДС в пищеводе от устья до 35 см по задне-правой стенке обнаружен плотный инфильтративный тумор с изъязвлением. Рентгенологически: пищевод с трахеального до наддиафрагмального сегмента резко расширен, в его просвете бугристый «дефект» наполнения размером около 13 на 2,5 см, с «депо» бария в центре. Эластичность стенок пищевода в пораженном отделе ограничена, в отдельных участках стенки ригидны. Складки слизистой в пораженном отделе отсутствовали.
Рис. 1. Рентгенограмма пищевода пациента Т., 57 лет. Пищевод расширен, деформирован за счет бугристого «дефекта» наполнения, с «депо» бария в центре. Эластичность стенок резко ограничена
Рис. 2. Рентгенограмма пищевода пациента Т., 57 лет. В просвете пищевода множественные узлы с достаточно четкими контурами. «Ниша» на контуре за счет изъязвления
Произведена операция: лапароторакоцервикотомия, экстирпация пищевода, эзофагогастропластика с анастомозом на шее. При торакотомии в 5-м межреберье справа пищевод расширен до 8-10 см. В просвете пищевода пальпируется больших размеров экзофитная опухоль, занимающая верхнюю и среднюю трети пищевода от верхней грудной апертуры до наддиафрагмального отдела. Случай признан резектабельным. Рассечена медиастинальная плевра по передней и задней поверхности пищевода, перевязана и резецирована непарная вена. Пищевод мобилизован от пищеводного отверстия диафрагмы вместе с параэзофагеальной клетчаткой и бифуркационной группой лимфоузлов до верхней грудной апертуры.
Верхне-срединная лапаротомия. Коррекция доступа четырьмя ранорасширителями РСК-10. Мобилизация желудка с лигированием левой желудочно-сальниковой артерии, коротких ветвей селезеночной артерии и правой желудочной артерии, левой желудочной артерии у места отхождения. Из большой кривизны желудка аппаратами УО-60 сформирован трансплантат с перитонизацией танталовой шовной полосы непрерывным швом. Через заднее средостение трансплантат выведен в шейную рану при удовлетворительном кровотоке на верхушке трансплантата. Наложен анастомоз «конец в конец» между проксимальным отделом трансплантата и культей пищевода в шейной ране. В трансплантат проведен двухпросветный назогастральный зонд.
Макропрепарат: мягкотканная опухоль размерами 12 х 2,5 см в виде песочных часов с четкими контурами. Гистологически: лейомиосаркома пищевода на фоне лейомиомы. По резекционным линиям и в лимфоузлах, сальнике метастазов нет.
Иммуногистохимия: опухолевые клетки позитивны на L-актин гладких мышц, на Ki67 около 20%, негативны на S100, CO 117, CO 34, десмин. Кальпонин — равномерная позитивная реакция. Диагноз: лейомиосаркома пищевода.
Р.М. Тазиев, Д.А. Абдулхакова, Н.В. Балатенко
Казанская государственная медицинская академия
Республиканский клинический онкологический диспансер МЗ РТ
Тазиев Равкат Мингазович — доктор медицинских наук, профессор кафедры онкологии и хирургии
Литература:
1. Василенко В.Х., Гребенев А.Л., Сальман М. М. Болезни пищевода.- М.: Медицина, 1971. — 402 с.
2. Давыдов М.И., Мачаладзе З.О., Полоцкий Б.Е. и др. Мезенхимальные опухоли средостения (обзор литературы) // Сибирский онкологический журнал. — 2008. — № 1 (25). — С. 64-72.
3. Choh J.H., Khazei A.H., Ihm H.J. Leiomyosarcoma of the esophagus: report of a case and review of the literature // J Surg Oncol. — 1986. — № 32. — P. 223-226.
4. Farkas E., Renyi-Vamos F., Matrai Z. et al. Leiomyosarcoma of the oesophagus: a case report // Magy Seb. — 2006 Dec. — № 59 (6). — P. 441-4.
5. Hou Y., Wang J., Zhu X et. al. A comparative study of esophageal stromal tumors and smooth muscle tumors // Zhonghua Bing Li Xue Za Zhi. — 2002 Apr. — № 31 (2). — P. 116-9.
6. Jutley R.S., Gray R.D., MacKenzie J.M., Cockburn J.S. // A leiomyosarcoma of the oesophagus presenting incidentally without dysphagia. — Eur J Cardiothorac Surg. — 2002 Jan. — № 21 (1). — P. 127-9.
7. Rocco G., Trastek V.F., Deschamps C. et al. Leiomyosarcoma of the esophagus: results of surgical treatment // Ann Thorac Surg/ — 1998 Sep. № 66 (3). — P. 894-6.
8. Visioli A., Daniel F.J. Leiomyosarcoma of the oesophagus: a case report and literature review of leiomyosarcoma // Australas Radiol. — 1997 May. — № 41 (2). — P. 160-5.