Одно из наиболее серьезных воспалительных заболеваний кишечника – это ишемический колит. Оно бывает вызвано поражением пронизывающих брюшную полость сосудов и часто возникает у пациентов, которым уже диагностировали всевозможные заболевания сердечно-сосудистой системы.
Это очень опасное заболевание, чреватое развитием серьезных, подчас опасных для жизни, осложнений. При появлении симптомов, которые могут свидетельствовать о развитии ишемического колита, следует незамедлительно обратиться к врачу-гастроэнтерологу. Наше специализированное отделение гастроэнтерологии и гепатологии ведет прием ежедневно.
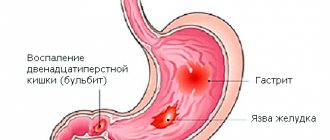
Симптомы ишемического колита
По одним лишь симптомам невозможно поставить верный диагноз. Дело в том, что характерные для ишемического колита симптомы могут быть на самом деле признаками другого заболевания органов ЖКТ – например, синдрома раздраженного кишечника . Именно поэтому при появлении следующих симптомов нужно незамедлительно обратиться к врачу:
- внезапные приступы острой боли в животе, которые носят повторяющийся характер;
- неполное усваивание и расщепление пищи;
- понос и рвота с вкраплениями слизи;
- кровотечения из анального отверстия и т.д.
.
Если квалифицированная медицинская помощь не была оказана вовремя, то возможно развитие осложнений, самое тяжелое из которых – это гангрена с летальным исходом.
Причины развития ишемического колита
Основной причиной развития ишемического колита является недостаточный кровоток на определенном участке кишки. Спровоцировать такое состояние могут другие заболевания.
| GreenFlames09 Flickr |
Вследствие каких патологий может развиться ишемический колит:
- эмболии и тромбоэмболии сосудов;
- атеросклероз;
- кишечная инфекция с выраженной интоксикацией;
- анемия тяжелой степени;
- опухоли и грыжи в просвете кишечника;
- инсульт;
- потеря крови при травмах, операциях;
- системный васкулит;
- гипотония;
- сердечная недостаточность, сопровождаемая шоковыми состояниями;
- ДВС-синдром и др.
Ишемический колит также может стать осложнением восстановительной терапии после аневризмы брюшной аорты.
Диагностика ишемического колита
Прежде всего, врач-гастроэнтеролог собирает анамнез в ходе очной консультации, осматривает пациента и определяет тяжесть его состояния. Он может направить пациента на следующие исследования:
- эндоскопическое обследование кишечника;
- анализы крови и кала;
- УЗДГ;
- ирригоскопия и т.д.
Все обследования выполняются в нашем медицинском центре, который оснащен всем необходимым для этого оборудованием. Пройти комплексное обследование можно за один день.
Клиническая картина нарушения мезентериального кровообращения
Нарушение мезентериального кровообращения может быть острым и хроническим. Первая форма, ведущая к развитию инфаркта кишечника, имеет болееменее отчетливую симптоматику и в значительном числе случаев правильно диагностируется [8]. Что касается клинической картины хронических расстройств кровоснабжения органов пищеварения, то она менее очерчена, т. к. аналогична клинике ряда заболеваний желудочнокишечного тракта. Клинические проявления хронической ишемии органов пищеварения (ХИОП) чрезвычайно многообразны, болезнь имеет массу клинических “масок”.
У 94–96 % пациентов основным симптомом является боль, возникающая после приема пищи. Этот факт объясняется недостаточным притоком крови к органам пищеварения в период их максимальной активности, а также чувствительностью органов пищеварения к ишемии. Характер боли различен: в начальной стадии заболевания боль эквивалентна чувству тяжести в эпигастральной области, затем с усугублением циркуляторных расстройств появляется боль ноющего характера, интенсивность которой постепенно нарастает [8, 12]. Вторым частым признаком хронической ишемии органов пищеварения является дисфункция кишечника, проявляющаяся в виде нарушения секреторной и абсорбционной функций тонкого кишечника (метеоризма, неустойчивого частого жидкого стула) и эвакуаторной функции толстой кишки с упорными запорами. Прогрессирующее похудание считается третьим из наиболее частых симптомов ХИОП и связано как с отказом больных от приема пищи в связи с болями, так и с нарушением секреторной и абсорбционной функций тонкой кишки, что особенно выражено в поздней стадии заболевания [8, 13, 14].
Патогномоничным признаком при объективном обследовании является систолический шум на 2–4 см ниже мечевидного отростка по срединной линии, определяемый при преимущественном поражении брюшной аорты и/или ЧС. При резком стенозе или окклюзии висцеральных артерий систолический шум может отсутствовать, что не является поводом к исключению их поражения [8, 13].
Локализация ишемического повреждения органов пищеварения зависит от питающей их висцеральной артерии. Так, при поражении ЧС преимущественно страдают органы верхнего этажа брюшной полости: печень, поджелудочная железа, желудок, 12перстная кишка (ДПК) и селезенка. Стеноз или окклюзия ВБА проявляются различными нарушениями функций тонкого кишечника, а поражение НБА чаще обусловливает ишемию толстого кишечника [3, 14]. В то же время развитая коллатеральная сеть между висцеральными артериями способствует длительной функциональной компенсации в условиях нарушенного магистрального кровотока, поэтому окклюзионные или стенотические поражения висцеральных ветвей брюшной аорты не всегда приводят к появлению симптомов ХИОП. Наиболее яркая клиническая картина ХИОП описывается при поражении двух или всех трех висцеральных артерий [3, 8, 12, 14].
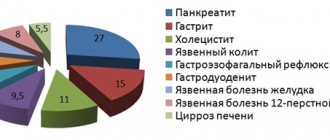
Заслуживает внимания частота язвенных поражений желудка и ДПК при нарушении проходимости непарных висцеральных артерий. Так, Olbert F. и соавт. обнаружили их у 18 % больных стенозом ЧС и у 50 % пациентов с поражением ВБА [15]. Другие авторы обнаружили язвенные поражения желудка и ДПК свыше, чем в 30 % случаев ХИБОП атеросклеротического генеза, и высказали предположение о том, что язвенная болезнь у больных пожилого и старческого возраста является наиболее частым проявлениемХИБОП [3, 9, 16].
По данным обследования, проведенного в ЦНИИГ, ишемические гастродуоденопатии выявлены в 46,2 % случаев и занимают первое место среди клинических форм ХИБОП [14]. При хроническом нарушении кровоснабжения желудка и ДПК наблюдается прогрессирующая атрофия слизистой оболочки этих органов, при этом слизистая оболочка антрального отдела желудка поражается чаще, чем тело и дно, что связано с особенностями васкуляризации и чувствительности к гипоксии. Нарушение кровоснабжения слизистой оболочки желудка и ДПК приводит к снижению продукции защитных мукосубстанций эпителиальными клетками, что способствует язвообразованию [17]. Характерными клиническими особенностями эрозивноязвенных поражений гастродуоденальной зоны при хронической абдоминальной ишемии являются манифестация заболевания в виде кровотечения, отсутствие сезонности обострений, атипичная клиника, высокая частота сопутствующих сердечнососудистых заболеваний, рецидивы, большие размеры язвенного дефекта, низкая эффективность противоязвенной терапии.
Частота случаев развития ишемической панкреатопатии при ХИБОП составляет 33,9 % [17]. Главной особенностью кровоснабжения поджелудочной железы является отсутствие собственных крупных артерий. Поджелудочная железа снабжается кровью из ветвей общей печеночной, верхней брыжеечной и селезеночной артерий. Именно этими особенностями определяется частота возникновения панкреонекроза, а также частота ишемических панкреатопатий при абдоминальной ишемии. Существуют определенные трудности дифференциальной диагностики ишемической панкреатопатии с банальным хроническим панкреатитом, т. к. клинические проявления хронического ишемического панкреатита неспецифичны. Для обоих состояний характерны: интенсивная боль после еды в области эпигастрия, левого подреберья, некупирующаяся (или плохо купирующаяся) спазмолитиками, а также ситофобия, панкреатическая недостаточность, похудание [17]. Ишемическая панкреатопатия может протекать по типу острого ишемического панкреатита, в т. ч. фатального, хронического ишемического панкреатита. Следует отметить, что сам хронический панкреатит может быть причиной возникновения абдоминальной ишемии. Панкреатические кисты, оказывая компрессию на близлежащие сосуды, со временем могут вызывать абдоминальную ишемию.
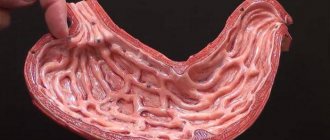
Особого внимания заслуживает ишемическое поражение толстого кишечника (ТК), которое, по нашим данным, занимает третье место среди других форм ХИБОП [17]. Так, при обследовании лиц с клиническими симптомами ишемического поражения ТК (ИПТК) в слизистой оболочке сигмовидной кишки (наиболее уязвимой при нарушении кровоснабжения ТК, т. к. расположена в зоне слаборазвитых анастомозов) почти всегда выявлялись признаки нарушения микроциркуляции и воспаления, характерные для ишемического поражения. Микроскопические признаки ишемии возникали еще до развития макроскопических изменений.
При гистологическом исследовании слизистой оболочки в этих случаях можно было видеть поверхностный некроз эпителия, уменьшение числа бокаловидных клеток, очаговые лимфоидноклеточные инфильтраты, парез и полнокровие. Эти изменения сопровождались запустеванием сосудов, развитием стазов, тромбозов микроциркуляторного русла и плазморрагиями. Описанные морфологические изменения слизистой оболочки сигмовидной кишки, выявленные с помощью биопсии, мы отнесли к наиболее ранним достоверным признакам ИПТК.
На основании полученных данных мы выделили еще одну форму ИПТК – микроскопическую. По аналогии с известным микроскопическим (лимфоцитарным и коллагеновым) колитом мы назвали эту форму “микроскопический ишемический колит” (МИК). Эта форма ИПТК развивается у больных пожилого и старческого возраста, страдающих заболеваниями сердечнососудистой системы. Характерными симптомами микроскопического ишемического колита являются: боли в животе с преобладающей локализацией в левой подвздошной области, появляющиеся после еды; запоры; дискомфорт в животе и метеоризм. При обследовании сигмовидная кишка болезненна, спазмированна, а слепая кишка чаще расширена; характерен положительный симптом Образцова [18].
В зависимости от выраженности клинических проявлений и степени нарушения висцерального кровотока выделяют следующие функциональные классы ХИБОП [13, 14]: • Первый функциональный класс (I ФК) – отсутствие признаков нарушения кровотока в покое и появление абдоминальной боли лишь после нагрузочной пробы. Клиническая симптоматика не выражена. • Второй функциональный класс (II ФК) – наличие признаков расстройства кровообращения в покое и усиление их после функциональной нагрузки. Выраженная клиническая симптоматика: болевой и диспепсические синдромы, похудание, нарушение функции поджелудочной железы, нарушение секреторноабсорбционной функции кишечника. • Третий функциональный класс (III ФК) – наличие выраженных циркуляторных расстройств, выявляемых в покое и сочетающихся с постоянным болевым синдромом, выраженным похуданием и дистрофическими изменениями органов пищеварения.
Лечение ишемического колита в «ОН КЛИНИК в Рязани»
Схема лечения, которую назначит наш врач-гастроэнтеролог, подбирается индивидуально для каждого пациента и зависит прежде всего от того, насколько далеко успело зайти заболевание. Если ишемия кишечника носит обратимый характер, то данная схема может быть ограничена соблюдением диеты и применением спазмолитиков и слабительных мягкого действия. В случае более ярко выраженной формы заболевания не обойтись без применения препаратов, необходимых для нормализации водно-электролитного баланса. Также могут понадобиться гемотрансфузия и парентеральное питание. Наконец, в случае гангренозной ишемии кишечника потребуется срочное хирургическое вмешательство для удаления пораженного участка кишечника.
Наши специалисты успешно лечат ишемический колит. В клинике предусмотрена возможность оплаты лечения в кредит, а также постоянно действуют различные программы по удешевлению лечения. Ряду категорий пациентов предоставляются скидки.
Лечение ишемического колита
Терапия заболевание комплексная, проводится под строгим наблюдением врача-гастроэнтеролога. Медикаментозная терапия назначается на начальных стадиях при отсутствии сопутствующих осложнений. Для купирования патологического процесса и беспокоящих симптомов, применяются следующие группы препаратов:
- средства, нормализующие кровоток;
- электролитные растворы;
- антибиотики;
- пробиотики и витаминно-минеральные комплексы.
Чтобы закрепить результаты консервативной терапии и предупредить прогрессирование заболевания, назначается лечебная диета, правила которой просты и доступны каждому:
- нормализация режима питания;
- приготовление пищи щадящими способами: на пару, в духовке, отварном виде;
- соблюдение питьевого режима, при котором в течение дня желательно выпивать не менее полтора литра обычной питьевой воды без газа.
Если медикаментозное лечение не приводит к нормализации состояния, назначается оперативное вмешательство, которое предполагает удаление участка органа, пораженного некрозом. Если некротические процессы распространились на большую часть кишечника, пораженные ткани удаляются, а на передней стенке живота формируется стома, через которую каловые массы будут покидать организм.