СЕСТРИНСКИЙ УХОД ПРИ ГАСТРИТАХ
СЕСТРИНСКИЙ УХОД ПРИ ГАСТРИТАХ
Гастрит — это воспаление слизистой оболочки желудка с нарушением моторной и секреторной функций.
Гастриты бывают острые и хронические.
ОСТРЫЙ ГАСТРИТ (ОГ)
Этиология ОГ
1. Экзогенные факторы: химические (щёлочи, кислоты), механические, термические воздействия, пищевые отравления, воздействия лекарств, алиментарные факторы. 2. Эндогенные факторы: брюшной тиф, дизентерия, аллергия, заболевания ЖКТ, почек, рефлюкс желчи, нарушение обмена веществ.
Клиническая картина
Острое начало, боли в эпигастральной области, отрыжка, тошнота, рвота, вздутие в животе, понос. Может повышаться температура тела. Длительность заболевания 4 – 6 дней.
Лечение
Голод в течение 1-2 дней, затем Стол № 0, затем № 1. Через 8-10 дней переходят на нормальное питание. При пищевом отравлении – промывание желудка, сорбенты внутрь. При болях – спазмолитики, при диспепсии — ферменты, введение жидкостей. При аллергии введение антигистаминных препаратов. При инфекционной природе гастрита назначают антибиотики.
ХРОНИЧЕСКИЙ ГАСТРИТ (ХГ)
Этиология ХГ
1. Инфицирование слизистой оболочки желудка Хеликобактер-пилори . 2. Образованию аутоантител к обкладочным клеткам желудка. 3. Повреждающее действие дуоденального содержимого на слизистую оболочку желудка при забросе содержимого 12-перстной кишки в желудок.
Факторы риска
Экзогенные
1. Нарушение питания (нарушение ритма приема пищи, переедание, недостаточное прожевывание пищи, злоупотребление грубой, острой, горячей пищей, неполноценное питание). 2. Курение и алкоголь. 3. Профессиональные вредности (заглатывание паров щелочей и кислот). 4. Длительный прием некоторых лекарственных средств (салицилаты, преднизолон, препараты наперстянки).
Эндогенные
1. Хронические инфекции (полости рта и носоглотки, заболевания органов дыхания и туберкулез, хронический холецистит и пр.). 2. Эндокринные заболевания (болезнь Аддисона, гипотиреоз, диффузный токсический зоб, болезнь Иценко — Кушинга, сахарный диабет). 3. Нарушение обмена веществ (ожирение, дефицит железа, подагра). 4. Заболевания, приводящие к тканевой гипоксии (сердечная и легочная недостаточность). 5. Метаболические нарушения (уремия).
Классификация
1. Аутоиммунный — фундальный гастрит (ХГ типа А). 2. Ассоциированный с НР — антральный гастрит (ХГ типа В). 3. Химически обусловленный, в том числе, рефлюкс-гастрит (ХГ типа С).
Клиническая картина
Клиническая картина зависит от типа гастрита.
| Критерии | Формы хронического гастрита | |
| Тип «А» (аутоиммунный) | Тип «В» (ассоциированный с НР) | |
| Возраст | Чаще пожилой. | Чаще молодой. |
| Жалобы при обострении | Тяжесть в эпигастрии, чувство переполнения желудка, тошнота, отрыжка тухлым, неприятный вкус во рту, слюнотечение, снижение аппетита, поносы, общая слабость. | Боли в эпигастрии, нередко голодные, изжога, отрыжка кислым, тошнота, рвота, запоры. |
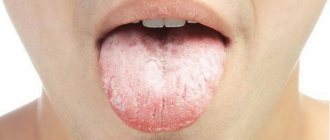
| Объективно | Язык обложен налётом. Живот мягкий, болезненный в эпигастрии. | |
| Кислотность желудочного сока | Чаще снижена (гипоцидный или анацидный гастрит). | Чаще повышена (гиперацидный гастрит). |
| Осложнения | Рак желудка | Язвенная болезнь желудка |
Диагностика ХГ
1. Фракционное желудочное зондирование, ацидометрия. 2. Рентгенография желудка. 3. ФГС с биопсией.
4. Обследование на НР.
Лечение
Проводят в зависимости от кислотности желудочного сока и ассоциации с НР.
Лечение больных ХГ с повышенной секрецией
1. Диетотерапия. Стол № 1. 2. Коррекция нарушений желудочной секреции — назначение антацидных, адсорбирующих и обволакивающих препаратов. Наиболее предпочтительны невсасывающиеся антациды (альмагель, фосфалюгель, маалокс). 3. Коррекция нарушений моторной функции желудка: — при болях назначают спазмолитики (папаверин), холинолитики (атропин, платифиллин, метацин, гастроцепин); — при ослаблении двигательной функции желудка, сопутствующем дуоденогастральном и гастроэзофагальном рефлюксе назначают церукал, мотилиум.
Лечение больных ХГ с пониженной секрецией
1. Диетотерапия. Стол № 2. 2. Стимуляторы секреторной функции желудка: пентагастрин, прозерин. 3. Заместительная терапия – желудочный сок, ацидин-пепсин во время еды. 4. Ферментные препараты: фестал, дигестал, панзинорм, панкреатин. 5. Стимуляция репаративных и регенераторных процессов слизистой оболочки: плантаглюцид, сок подорожника. 6. Фитотерапия: подорожник, полынь, чабрец, фенхель, душица, мята, зверобой, тысячелистник, календула.
Лечение хронического гастрита, ассоциированного с НР
Применяется трехкомпонентная или четырехкомпонентная схема лечения, как при язвенной болезни.
Уход за больным
| № | План действий | Мотивация |
| 1. | Обеспечить соблюдение щадящего режима при обострении заболевания. | Для эффективности лечения. |
| 2. | Обеспечить соблюдение щадящей диеты (стол № 1 при гиперацидном гастрите и стол №2 при гипоцидном и анацидном гастрите). | Для эффективности лечения. |
| 3. | Вести динамическое наблюдение за больным (t, рвота, стул, PS, АД). | Для диагностики осложнений и контроля лечения. |
| 4. | Выполнять назначения врача. | Для эффективности лечения. |
| 5. | Готовить пациента к обследованиям. | Для диагностики заболевания и его осложнений. |
| 6. | Осуществить помощь при рвоте. | Для профилактики аспирации рвотных масс и инфекционной безопасности. |
| 7. | Проводить беседы с больным и его родственниками о необходимости соблюдения диеты, режима, отказа от курения и алкоголя, приёме лекарств. | Для эффективности лечения. |
Профилактика гастритов
1. Правильное питание.
2. Лечение заболеваний ЖКТ.
3. Исключение курения, алкоголя.
СЕСТРИНСКИЙ УХОД ПРИ ГАСТРИТАХ
Гастрит — это воспаление слизистой оболочки желудка с нарушением моторной и секреторной функций.
Гастриты бывают острые и хронические.
ОСТРЫЙ ГАСТРИТ (ОГ)
Этиология ОГ
1. Экзогенные факторы: химические (щёлочи, кислоты), механические, термические воздействия, пищевые отравления, воздействия лекарств, алиментарные факторы. 2. Эндогенные факторы: брюшной тиф, дизентерия, аллергия, заболевания ЖКТ, почек, рефлюкс желчи, нарушение обмена веществ.
Клиническая картина
Острое начало, боли в эпигастральной области, отрыжка, тошнота, рвота, вздутие в животе, понос. Может повышаться температура тела. Длительность заболевания 4 – 6 дней.
Лечение
Голод в течение 1-2 дней, затем Стол № 0, затем № 1. Через 8-10 дней переходят на нормальное питание. При пищевом отравлении – промывание желудка, сорбенты внутрь. При болях – спазмолитики, при диспепсии — ферменты, введение жидкостей. При аллергии введение антигистаминных препаратов. При инфекционной природе гастрита назначают антибиотики.
ХРОНИЧЕСКИЙ ГАСТРИТ (ХГ)
Этиология ХГ
1. Инфицирование слизистой оболочки желудка Хеликобактер-пилори . 2. Образованию аутоантител к обкладочным клеткам желудка. 3. Повреждающее действие дуоденального содержимого на слизистую оболочку желудка при забросе содержимого 12-перстной кишки в желудок.
Факторы риска
Экзогенные
1. Нарушение питания (нарушение ритма приема пищи, переедание, недостаточное прожевывание пищи, злоупотребление грубой, острой, горячей пищей, неполноценное питание). 2. Курение и алкоголь. 3. Профессиональные вредности (заглатывание паров щелочей и кислот). 4. Длительный прием некоторых лекарственных средств (салицилаты, преднизолон, препараты наперстянки).
Эндогенные
1. Хронические инфекции (полости рта и носоглотки, заболевания органов дыхания и туберкулез, хронический холецистит и пр.). 2. Эндокринные заболевания (болезнь Аддисона, гипотиреоз, диффузный токсический зоб, болезнь Иценко — Кушинга, сахарный диабет). 3. Нарушение обмена веществ (ожирение, дефицит железа, подагра). 4. Заболевания, приводящие к тканевой гипоксии (сердечная и легочная недостаточность). 5. Метаболические нарушения (уремия).
Классификация
1. Аутоиммунный — фундальный гастрит (ХГ типа А). 2. Ассоциированный с НР — антральный гастрит (ХГ типа В). 3. Химически обусловленный, в том числе, рефлюкс-гастрит (ХГ типа С).
Клиническая картина
Клиническая картина зависит от типа гастрита.
| Критерии | Формы хронического гастрита | |
| Тип «А» (аутоиммунный) | Тип «В» (ассоциированный с НР) | |
| Возраст | Чаще пожилой. | Чаще молодой. |
| Жалобы при обострении | Тяжесть в эпигастрии, чувство переполнения желудка, тошнота, отрыжка тухлым, неприятный вкус во рту, слюнотечение, снижение аппетита, поносы, общая слабость. | Боли в эпигастрии, нередко голодные, изжога, отрыжка кислым, тошнота, рвота, запоры. |
| Объективно | Язык обложен налётом. Живот мягкий, болезненный в эпигастрии. | |
| Кислотность желудочного сока | Чаще снижена (гипоцидный или анацидный гастрит). | Чаще повышена (гиперацидный гастрит). |
| Осложнения | Рак желудка | Язвенная болезнь желудка |
Диагностика ХГ
1. Фракционное желудочное зондирование, ацидометрия. 2. Рентгенография желудка. 3. ФГС с биопсией.
4. Обследование на НР.
Лечение
Проводят в зависимости от кислотности желудочного сока и ассоциации с НР.
Лечение больных ХГ с повышенной секрецией
1. Диетотерапия. Стол № 1. 2. Коррекция нарушений желудочной секреции — назначение антацидных, адсорбирующих и обволакивающих препаратов. Наиболее предпочтительны невсасывающиеся антациды (альмагель, фосфалюгель, маалокс). 3. Коррекция нарушений моторной функции желудка: — при болях назначают спазмолитики (папаверин), холинолитики (атропин, платифиллин, метацин, гастроцепин); — при ослаблении двигательной функции желудка, сопутствующем дуоденогастральном и гастроэзофагальном рефлюксе назначают церукал, мотилиум.
Лечение больных ХГ с пониженной секрецией
1. Диетотерапия. Стол № 2. 2. Стимуляторы секреторной функции желудка: пентагастрин, прозерин. 3. Заместительная терапия – желудочный сок, ацидин-пепсин во время еды. 4. Ферментные препараты: фестал, дигестал, панзинорм, панкреатин. 5. Стимуляция репаративных и регенераторных процессов слизистой оболочки: плантаглюцид, сок подорожника. 6. Фитотерапия: подорожник, полынь, чабрец, фенхель, душица, мята, зверобой, тысячелистник, календула.
Лечение хронического гастрита, ассоциированного с НР
Применяется трехкомпонентная или четырехкомпонентная схема лечения, как при язвенной болезни.
Уход за больным
| № | План действий | Мотивация |
| 1. | Обеспечить соблюдение щадящего режима при обострении заболевания. | Для эффективности лечения. |
| 2. | Обеспечить соблюдение щадящей диеты (стол № 1 при гиперацидном гастрите и стол №2 при гипоцидном и анацидном гастрите). | Для эффективности лечения. |
| 3. | Вести динамическое наблюдение за больным (t, рвота, стул, PS, АД). | Для диагностики осложнений и контроля лечения. |
| 4. | Выполнять назначения врача. | Для эффективности лечения. |
| 5. | Готовить пациента к обследованиям. | Для диагностики заболевания и его осложнений. |
| 6. | Осуществить помощь при рвоте. | Для профилактики аспирации рвотных масс и инфекционной безопасности. |
| 7. | Проводить беседы с больным и его родственниками о необходимости соблюдения диеты, режима, отказа от курения и алкоголя, приёме лекарств. | Для эффективности лечения. |
Профилактика гастритов
1. Правильное питание.
2. Лечение заболеваний ЖКТ.
3. Исключение курения, алкоголя.
Сестринский процесс при хроническом гастрите, гастродуодените.
Возможные проблемы пациента:
- Боли в животе различной интенсивности
- Диспепсические расстройства
- Нарушение питания
- Нарушение сна
- Нарушение физиологических отправлений (поносы, метеоризм, запоры)
- Снижение устойчивости к психическим и физическим нагрузкам
- Беспокойство, чувство тревоги, связанные с недостаточной информацией о заболевании, с незнакомой окружающей обстановкой при госпитализации.
- Страх перед обследованием.
- Неспособность ребенка самостоятельно справиться с трудностями, возникшими вследствие заболевания.
Возможные проблемы родителей:
- Дезадаптация и изменение стереотипа жизни семьи в связи с заболеванием ребенка.
- Дефицит знаний о заболевании и уходе.
- Необходимость изменения традиций семейного питания и организации диетического питания в домашних условиях.
- Неадекватная оценка состояния ребенка.
- Изменение внутрисемейных отношений.
Сестринские вмешательства:
1. Информировать родителей и ребенка, если позволяет возраст, о причинах и факторах риска развития заболевания, клинических проявлениях, принципах лечения и возможных осложнениях.
2. При обострении заболевания содействовать госпитализации ребенка в гастроэнтерологическое отделение стационара.
3. Создать атмосферу психологического комфорта и поддерживать у ребенка положительные эмоции во время его пребывания в стационаре.
4. Вовлекать ребенка в планирование и реализацию сестринского ухода, поощрять его к самоуходу при проведении личной гигиены.
5. Осуществлять мониторинг жизненно важных функций (ЧДД, ЧСС, АД, длительность болевого синдрома, характер рвоты, физиологических отправлений и т.д.).
6. Соблюдать тишину и охранительный режим, когда ребенок испытывает сильную боль, правильно проводить оценку боли.
7. Научить родителей в домашних условиях оказывать помощь при болевом синдроме, используя психологические приемы и медикаментозные способы (растворимые и неабсорбируемые антациды). Предупредить родителей, что длительный их прием и большие дозы антацидных препаратов могут вызвать осложнение – молочно-щелочной синдром.
8. Своевременно оценивать эффективность проводимой терапии, сообщать врачу о нежелательных эффектах. Соблюдать правила применения лекарственных средств, раздражающих слизистую оболочку желудка.
9. Научить родителей оказывать помощь при рвоте.
10. Заранее готовить ребенка с помощью терапевтической игры к манипуляциям и диагностическим методам обследования, терпеливо объяснять при этом непонятные слова и термины.
11. Обеспечить ребенка лечебным питанием, ознакомить ребенка и родителей с особенностями диеты № 1а, 1б, 1.
12. Научить родителей правильному подбору трав для фитотерапии и приготовлению отваров.
13. Порекомендовать родителям при обострении заболевания обеспечить ребенку рациональный режим дня с пролонгированным сном, при бодрствовании – разнообразить досуг спокойными настольными играми, чтением интересных книг, прослушиванием музыки и другими любимыми занятиями.
14. Включить в режим дня занятия ЛФК. В начале заболевания 12-15 минут в медленном темпе, используя простые упражнения для мелких и средних мышечных групп, с небольшим количеством повторений. Затем подключить упражнения для крупных мышц, но исключить упражнения для мышц брюшного пресса. При улучшении состояния и переводе ребенка на общий режим увеличить продолжительность занятий до 20 минут, ввести дыхательные, общеразвивающие упражнения на все группы мышц, из различных исходных положений, включить упражнения для мышц брюшного пресса с последующим расслаблением. Сочетать занятия ЛФК со спокойными играми, позволяющими восстановить нормальную адаптацию ребенка к физической нагрузке.
15. Обучить родителей правильно оценивать состояние ребенка, вносить изменения в план ухода в зависимости от его физического и психического состояния, заботиться о поддержании положительного эмоционального тонуса.
16. Посоветовать родителям изменить негативные семейные традиции в отношении питания (не переедать, отказаться от жирной, солёной, острой пищи), соблюдать основные принципы лечебного питания.
17. Вовлекать всех членов семьи в поддержание здорового образа жизни, обеспечить ребенку рациональный режим дня, адекватную физическую активность.
18. Убедить родителей продолжить динамическое наблюдение за ребенком врачом-педиатром и гастроэнтерологом после выписки из стационара с целью контроля состояния, своевременного назначения и проведения противорецидивного лечения.
Дискинезия желчевыводящих путей (ДЖВП) – это заболевание, характеризующееся нарушением тонуса и моторики желчного пузыря и протоков, приводящими к нарушению оттока желчи из печени в 12-перстную кишку. Среди всех хронических заболеваний желудочно-кишечного тракта у детей ДЖВП составляет 80%. ДЖВП, в основном, возникают в дошкольном и младшем школьном возрасте, у девочек встречаются в 2 раза чаще.
Причины и факторы риска развития заболевания:
· Наследственная предрасположенность
· Длительное нарушение ритма питания (длительные интервалы между приемами пищи).
· Раннее введение в пищевой рацион жирной и острой пищи.
· Переедание.
· Пороки развития желчевыделительной системы.
· ОКИ (особенно сальмонеллёз, дизентерия, вирусный гепатит), паразитарные заболевания.
· Пищевая аллергия.
· Хронические очаги инфекции.
· Нервные перенапряжения, стрессовые ситуации.
· Гипокинезия.
· Заболевания желудка и 12-перстной кишки.
Механизм патологического процесса:
Нарушение секреции пищеварительных гормонов вызывают нарушение регуляции функции желчевыведения. Неврозы, нарушение тонуса нервной вегетативной системы, нарушение нейрогуморальной регуляции вызывают расстройство координации и мышечного тонуса желчного пузыря и протоков. Застой желчи способствует снижению бактерицидных свойств кишечника, что ведет к развитию дисбактериоза. Нарушение оттока желчи с последующим изменением ее биохимического состава и коллоидных свойств способствуют выпадению в осадок составных частей желчи и создают условия для развития ЖКБ.
Клиническая картина.
Выделяют две основные формы ДЖВП, определяющих клиническую картину заболевания и тактику лечения: гипотоничекую и гипертоническую дискинезии.
Основные клинические проявления ДЖВП.
| Признаки | Гипотоническая | Гипертоническая |
| Характеристика нарушений | Тонус и двигательная активность желчного пузыря и протоков понижены. | Тонус и двигательная активность желчного пузыря и протоков повышены. |
| Боли в правом подреберье или около пупка | Постоянные, ноющие, тупые, чувство распирания. | Приступообразные, кратковременные, колющего или режущего характера. |
| Другие симптомы | Общая слабость, быстрая утомляемость, головные боли, отвращение к жирной пище, отрыжка воздухом, тошнота, запоры. | Тошнота, горечь во рту, отрыжка, снижение аппетита, метеоризм, расстройство стула (послабление). |
| Вегетативные симптомы | Повышенная утомляемость, раздражительность, плаксивость, потливость, головная боль. | Повышенная утомляемость, раздражительность, плаксивость, потливость, головная боль. |
| Данные пальпации | Болезненность в области желчного пузыря, большой атоничный желчный пузырь. | Болезненность в области желчного пузыря. |
Осложнения:
· ЖКБ
· Дисбактериоз кишечника
Методы диагностики:
| Вид обследования | Гипотоническая | Гипертоническая |
| Холецистография | Увеличение в размерах желчного пузыря с нормальным или замедленным его опорожнением. | Уменьшение размеров желчного пузыря с ускоренным его опорожнением. |
| УЗИ | Увеличение в размерах желчного пузыря. | Уменьшение размеров желчного пузыря, холестаз. |
| Дуоденальное зондирование | Увеличение порции «В» при нормальной скорости оттока или уменьшение порции «В» при уменьшении скорости оттока. | Уменьшение порции «В» при увеличенной скорости оттока. |
| Биохимическое исследование желчи | Повышенная концентрация билирубина, холестерина, желчных кислот и холевой кислоты. | Снижение уровня билирубина, холестерина, желчных кислот, холевой кислоты и липопротеидного комплекса. |
Прогноз.
При своевременной коррекции питания и образа жизни прогноз благоприятный.
Основные принципы лечения ДЖВП:
Тактика лечения зависит от формы дискинезии, поэтому на первом этапе желательно полное обследование и лечение ребенка в стационаре.
1. Постельный режим при выраженном болевом синдроме, т.к. в горизонтальном положении улучшаются микроциркуляция органов пищеварения и отток желчи.
2. Диетотерапия: диета №5 (ограничение механических и химических раздражителей, тугоплавких жиров, обогащение желчегонными продуктами, содержащими растительную клетчатку). Прием пищи дробный от 4 до 6 раз в сутки (для предотвращения длительного застоя желчи в желчном пузыре), пища принимается в теплом виде. При гипертонической форме в рационе ограничить количество жира, при гипотонической – увеличить количество белка, ввести соки с мякотью, фрукты, ягоды. Увеличить объем вводимой жидкости в виде минеральной воды, разведенных соков, компотов, отвара шиповника.
3. Лекарственные препараты:
· При гипертонической форме: спазмолитики (но-шпа, папаверин), желчегонные (аллохол, холензим, холосас, фламин), седативные (бромиды, валериана, пустырник).
· При гипотонической форме: желчегонные (сорбит, ксилит, сульфат магния), тонизирующие (элеутерококк, женьшень).
4. Фитотерапия. При гипертонической дискинезии в сбор входят зверобой, ромашка, горец змеиный; при гипотонической – мята перечная, лимонник китайский, бессмертник, тысячелистник, аир болотный, трифоль.
5. Курсы лечения минеральной водой. При гипертонической дискинезии рекомендуется вода низкой минерализации (Ессентуки №4, 20, Нарзан) в теплом виде небольшими порциями, при гипотонической – вода высокой минерализации (Ессентуки №17, Арзни) комнатной температуры, с газами.
6. Физиотерапия: парафиновые аппликации, электрофорез и т.д.
7. ЛФК.
8. Проведение тюбажей по Демьянову 1 раз в 7-10 дней с сульфатными водами.
9. Санаторно-курортное лечение на климатобальнеологических курортах (Ессентуки, Железноводск, Боржоми, Пятигорск, Нальчик, Ижевск) вне обострения.
Профилактика.
· Соблюдать режим питания, не переедать.
· Не злоупотреблять жирной и острой пищей.
· Избегать физических перенапряжений, стрессовых ситуаций.
· Соблюдать противоэпидемические мероприятия при угрозе возникновения кишечных инфекций.
· Своевременно санировать очаги хронической инфекции.
· Вести активный образ жизни.
Диспансерное наблюдение осуществляется участковым педиатром и гастроэнтерологом.
После выписки из стационара в течение первого полугодия педиатр осматривает ребенка ежемесячно, затем в течение 2-3 лет – ежеквартально, в дальнейшем 2 раза в год. Ребенка осматривают отоларинголог и стоматолог 2 раза в год, проводится своевременная санация очагов хронической инфекции. Кал на копрограмму, яйца глистов проводятся перед каждым осмотром врача, другие обследования – по показаниям. Весной и осенью проводится противорецидивное лечение в течение 1-2 недель (фитотерапия, витамины, седативные препараты, минеральные воды, физиотерапия). Занятия физкультурой в специальной группе или ЛФК.
Особенности сестринской деятельности при гастритах — Курсовая работа
Основная часть (выдержка)
1 Гастрит: этиология, клиника, диагностика, лечение
1.1 Этиология, патогенез и клиническая картина гастрита
Гастри́т — собирательное понятие, используемое для обозначения различных по происхождению и течению воспалительных и дистрофических изменений слизистой оболочки желудка. В зависимости от интенсивности и длительности действия поражающих факторов, патологический процесс может быть острым, протекающим преимущественно с воспалительными изменениями, или хроническим-сопровождающимся структурной перестройкой и прогрессирующей атрофией слизистой оболочки. Соответственно выделяют две основные формы: острый и хронический гастрит. Почти во многих странах мира хронический гастрит фиксируется у 80-90 % населения, при этом, наиболее опасная форма гастрита, относящаяся к так называемым «предраковым состояниям», — атрофический гастрит обнаруживается у пациентов моложе 30 лет в 5 % случаев, у пациентов в возрасте от 31 до 50 лет — в 30 % случаев, у пациентов старше 50 лет — в 50-70 % случаев [1] .
Хронический гастрит — серьезный диагноз, который могут вынести любому пациенту вне зависимости от возраста и индивидуальных особенностей организма. Развивается заболевание на фоне частых проблем с пищеварительной системой, из-за неправильного питания и заражения опасными бактериями.
Этиология и патогенез хронического гастрита широко изучается современными врачами. Все дело в том, что на развитие такой проблемы влияет масса факторов — от условий жизни до хронических воспалений полости рта и легких.
Поскольку гастрит считается одним из самых распространенных заболеваний, врачам бывает сложно вычислить все факторы, влияющие на прогресс проблемы. Этиология недугов — как раз тот самый раздел науки, который занимается изучением причин и условий развития тех или иных неполадок в работе организма. При изучении патогенеза гастрита в расчет берутся механизмы, влияющие на течение болезни. Обычно врачи выделяют внешние и внутренние факторы, способные оказать влияние на развитие осложнений.
Основными внешними этиологическими факторами, способствующими возникновению ХГ, являются:
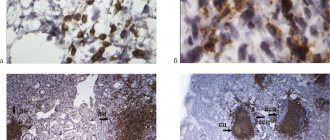
• наиболее существенный-заражённость желудка Helicobacter pylori и, в меньшей степени, другими бактериями или грибами; нарушения питания; вредные привычки: алкоголизм и курение, длительный приём лекарств, раздражающих слизистую оболочку желудка; воздействие на слизистую радиации и химических веществ; паразитарные инвазии; хронический стресс.
Внутренними факторами, способствующими возникновению ХГ, являются: генетическая предрасположенность; дуоденогастральный рефлюкс; аутоиммунные процессы, повреждающие клетки желудка; эндогенные интоксикации; гипоксемия; хронические инфекционные заболевания; нарушения обмена веществ; эндокринные дисфункции; недостаток витаминов; рефлекторные воздействия на желудок от других поражённых органов.
По этиологии хронический гастрит делят на три основные формы: тип А, В,С и смешанные формы. Хронический гастрит клинически проявляется как местными, так и общими расстройствами, которые, как правило, появляются в периоды обострений:
Местные расстройства характеризуются симптомами диспепсии (тяжесть и чувство давления, полноты в подложечной области, появляющиеся или усиливающиеся во время еды или вскоре после еды, отрыжка, срыгивание, тошнота, неприятный привкус во рту, жжение в эпигастрии, нередко изжога, которая говорит о нарушении эвакуации из желудка и забросе желудочного содержимого в пищевод).
Общие расстройства могут проявляться следующими синдромами:
• слабостью, раздражительностью, нарушениями со стороны сердечно-сосудистой системы — кардиалгии, аритмии, артериальной неустойчивостью;
• у пациентов с атрофическим хроническим гастритом может развиться симптомокомплекс, схожий с демпинг-синдромом (внезапная слабость, бледность, потливость, сонливость, возникающие вскоре после еды), иногда сочетающихся с расстройствами кишечника, с императивным позывом к стулу;
• у пациентов с хроническим гастритом тела желудка и развитием В12-дефицитной анемии появляются слабость, повышенная утомляемость, сонливость, наблюдается снижение жизненного тонуса и утрата интереса к жизни; возникают боли и жжение во рту, языке.
• у пациентов с Helicobacter pylori-ассоциированным антральным хроническим гастритом с повышенной кислотностью возможно развитие язвенноподобных симптомов, свидетельствующих о возможном предъязвенном состоянии.