Язвенная болезнь желудка (Язва желудка)
Основное значение для формирования язвенной болезни желудка имеет нарушение баланса между защитными механизмами слизистой оболочки и воздействием агрессивных эндогенных факторов (концентрированная соляная кислота, пепсин, желчные кислоты) на фоне расстройства эвакуаторной функции ЖКТ (гипокинезия желудка, дуодено-гастральный рефлюкс и т. д.). Угнетение защиты и замедление восстановления слизистой оболочки возможно на фоне атрофического гастрита, при хроническом течении хеликобактерной инфекции, ишемии тканей желудка на фоне коллагенозов, длительном приеме НПВС (происходит замедление синтеза простагландинов, что приводит к снижению продукции слизи).
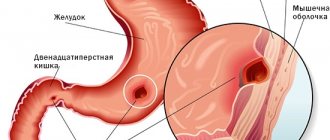
Морфологическая картина при язвенной болезни желудка претерпевает ряд изменений. Первичным субстратом возникновения язвы является эрозия – поверхностное повреждение эпителия желудка, формирующееся на фоне некроза слизистой оболочки. Эрозии обычно выявляют на малой кривизне и в пилорическом отделе желудка, дефекты эти редко бывают единичными. Размеры эрозий могут колебаться от 2 миллиметров до нескольких сантиметров. Визуально эрозия представляет собой дефект слизистой, не отличающийся по виду от окружающих тканей, дно которого покрыто фибрином. Полная эпителизация эрозии при благоприятном течении эрозивного гастрита происходит в течение 3 суток без формирования рубцовой ткани. При неблагоприятном исходе эрозии трансформируются в острую язву желудка.
Острая язва образуется при распространении патологического процесса вглубь слизистой оболочки (дальше ее мышечной пластинки). Язвы обычно единичны, приобретают округлую форму, на срезе имеют вид пирамиды. По внешнему виду края язвы также не отличаются от окружающих тканей, дно покрыто фибриновыми наложениями. Черная окраска дна язвы возможна при повреждении сосуда и образовании гематина (химическое вещество, образующееся при окислении гемоглобина из разрушенных эритроцитов). Благоприятный исход острой язвы заключается в рубцевании в течение двух недель, неблагоприятный знаменуется переходом процесса в хроническую форму.
Прогрессирование и усиление воспалительных процессов в области язвенного дефекта приводит к повышенному образованию рубцовой ткани. Из-за этого дно и края хронической язвы становятся плотными, по цвету отличаются от окружающих здоровых тканей. Хроническая язва имеет склонность к увеличению и углублению в период обострения, во время ремиссии она уменьшается в размерах.
Экспертиза трудоспособности и трудоустройство при язве желудка
Одной из важнейших задач лечащего врача является определение трудоспособности больного как на период лечения, так и на более отдаленные периоды его жизни.
Больных язвенной болезнью в фазе обострения следует признать временно нетрудоспособными независимо от давности заболевания и результатов рентгенологического исследования. При наличии недавнего свежего процесса, даже если он выражен не резко и не протекает с выраженными клиническими проявлениями, необходим постельный режим в сочетании с противоязвенным лечением (в обстановке больницы, санатория, в крайнем случае дома). Больной должен быть признан временно нетрудоспособным, независимо от профессии. Существующую у некоторых врачей точку зрения о том, что в начальном периоде, а также при успешном поликлиническом лечении можно ограничиться этим последним и, следовательно, признать больного трудоспособным, следует считать неправильной. Ряд наблюдений указывает, что наиболее стойкий и длительный отдаленный эффект имеет место при лечении в стационаре, где всегда есть в достаточном количестве рентгеновская плёнка и квалифицированные лаборанты, делающие снимки. Следует еще раз подчеркнуть, что не только при наличии твердо установленной язвенной болезни, но и при обоснованном подозрении на последнюю следует признать больного временно нетрудоспособным (особенно в начальном периоде заболевания) и проводить одновременно курс противоязвенного лечения. Это мероприятие в обязательной связи с последующими профилактическими мерами (ом. профилактику) могло бы значительно уменьшить число тяжелых и длительно болеющих больных язвенной болезнью.
Вопрос о трудоспособности и трудоустройстве больных язвенной болезнью имеет большое государственное значение. По данным статистики, примерно от б до 12% больных, находящихся на стационарном лечении (в хирургических и терапевтических отделениях), составляют больные язвенной болезнью, большей частью с длительным сроком заболевания. Следует отметить, что эта статистика все же не отражает истинного положения вещей, так как далеко не все больные язвенной болезнью подвергаются лечению в стационаре.
Помимо установления временной нетрудоспособности больных язвенной болезнью, лечащие врачи должны заниматься определением трудоспособности этих больных на более длительные сроки. Речь идет об экспертизе трудоспособности и наиболее рациональном трудоустройстве больных язвенной болезнью в целях профилактики рецидивов, прогрессирования заболевания и предупреждения возможных осложнений.
В связи с этим следует остановиться на вопросе и роли профессионального фактора как этиологическою момента в развитии язвенной болезни. Следует подчеркнуть, что до сих пор не удалось с достоверностью установить значение какого-либо профессионального фактора в качестве этиологического момента в возникновении язвенной болезни. Некоторые авторы придавали значение интоксикации свинцом. Однако при сравнении разных профессиональных груш оказалось, что лица, работающие со свинцом, страдают язвенной болезнью не чаще, чем лица других профессий. Не подлежит сомнению, что в происхождении рецидивов или обострений язвенной болезни профессиональные факторы, а также режим труда и питания, связанный с профессией и характером работы, играют существенную роль.
Многочисленные клинические и поликлинические наблюдения (Е. М. Эрман) указывают на значение для развития язвенной болезни профессий, требующих преимущественно нервного и физического напряжения, особенно тяжелого, а также профессий, препятствующих соблюдению правильного пищевого режима (работа в разных сменах, частые командировки, разъезды и т. п.). Помимо этих моментов, провоцирующих рецидивы или обострение заболевания, по-видимому, играет отрицательную роль работа в условиях неблагоприятного вынужденного положения тела, частого нагибания, длительной ходьбы и сотрясений тела (Е. М.. Эрман, Ф. И. Карамышев и др.).
Имеются также указания на значение высокой температуры в помещении, приводящей к нарушению питьевого режима (горячие цеха), на влияние токов высокой частоты, могущих вызвать расстройство нервной системы, а также на возможность влияния некоторых токсических веществ в условиях производства. Особое внимание следует обратить на — яды, действующие на центральную и вегетативную нервную систему — тетраэтилсвинец, этиловую жидкость, бромистый этил, хлористый этил, бензин и некоторые другие. Однако вопрос о том, какую роль они играют в возникновении язвенной болезни и ее течении, подлежит специальному изучению.
При оценке трудоспособности больных язвенной болезнью необходимо учитывать особенности клинического течения заболевания и, в зависимости от этого, рекомендовать тот или иной вид трудоустройства, включая ряд организационных мероприятий в этом направлении. Трудоспособность связана в значительной степени со стадией заболевания, а последняя зависит, во-первых, от анатомических и функциональных изменений пораженного органа, во-вторых, от компенсаторных реакций организма в целом, степень которых находится в существенной зависимости от состояния центральной нервной системы. Трудоспособность определяется также и факторами социального порядка, т. е. требованиями профессии и трудовой направленностью больного.
Похожие статьи:
Рентгеновская маммография
УЗИ во время беременности — за и против
БЦЖ — Вакцина против туберкулеза
Обследование у гинеколога. Что представляет собой? Как записаться на приём?
Медицинская мебель: виды, назначение, характеристики
Крым — земля курортов и здравниц
Поставки медицинского оборудования в Крым
Особенности медицинского перевода
Эрозивное поражение желудка и двенадцатиперстной кишки
В настоящее время интерес к проблеме эрозивного поражения слизистой оболочки желудка и двенадцатиперстной кишки существенно возрос. Это связано прежде всего с распространенностью данного заболевания в основном среди лиц трудоспособного возраста. Описаны сильные, нередко профузные кровотечения, источником которых являлись эрозии; часто источником кровотечения являются эрозии даже у больных с сопутствующим язвенным процессом. Не исключена возможность малигнизации эрозий, а в ряде случаев они служат морфологическим проявлением ракового процесса.
Этиология и патогенез.
В большинстве случаев нарушение целостности слизистой оболочки является следствием нарушения существующего в норме равновесия между факторами агрессии и защиты. Этот тезис применим также и к эрозивному поражению.
Эрозивное поражение возникает в результате стрессовых обстоятельств (операции, травмы, ожоги, шок, психоэмоциональные расстройства). Эрозии часто встречаются у лиц, злоупотребляющих горячей, грубой, острой пищей, кофе, у курильщиков. Они осложняют течение различных заболеваний (печени, почек, поджелудочной железы, сердца, легких и др.), особенно при их декомпенсации. Так, застой в портальной вене при циррозе печени, тромбозе портальной вены, хроническая печеночная недостаточность приводят к формированию эрозий в желудке и двенадцатиперстной кишке. Поверхностные дефекты слизистой часто имеют место при выраженной степени диабетического кетоацидоза, заболеваниях сердечно-сосудистой системы и органов дыхания, приводящих к гипоксемии органов и тканей, в том числе и слизистой оболочки гастродуоденальной зоны. Эрозии нередки у больных с острой и хронической почечной недостаточностью, панкреатитами, со злокачественными новообразованиями. Одним из основных этиологических факторов эрозивного поражения является и дуоденогастральный рефлюкс, способствующий детергентному влиянию желчи на слизистую оболочку желудка.
Появление эрозий часто связано с приемом алкоголя и лекарственных препаратов (кортикостероидов, хлорида калия, препаратов раувольфии, салицилатов, некоторых антибиотиков и других противовоспалительных средств), с воздействием на слизистую оболочку коррозивных веществ (кислот, щелочей, солей тяжелых металлов и т.п.).
Спорным является вопрос о роли Helicobacter pylori в возникновении эрозий желудка, агрессивное воздействие которого на слизистую оболочку объективно доказано. Частота обнаружения Helicobacter pylori в биоптатах слизистой оболочки зависит от характера патологического процесса и составляет, по некоторым данным, от 15 до 94,4% у больных с эрозиями. Исследования также показали, что у таких пациентов нередко имеются антитела к Helicobacter pylori, а также сенсибилизация лимфоцитов к антигенам данных бактерий.
Кислотно-пептическая агрессия также считается важным фактором в образовании хронических эрозий. Однако в последние годы ученые склоняются к мнению, что высокий уровень кислотности желудочного сока превращается в повреждающий фактор лишь при снижении защитной способности слизистой оболочки. На уровне кинетики клеточной популяции эти факторы проявляются изменением баланса между образованием клеток и их гибелью. Следовательно, эрозивный дефект слизистой оболочки может возникнуть даже при нормальной или усиленной пролиферации, если в большей степени увеличиваются процессы отторжения клеток.
Для выявления других, возможно, более весомых этиологических факторов образования эрозий были сделаны попытки изучить сопутствующие нарушения в иммунной системе организма. В частности, с помощью иммуноферментного анализа обнаружены антитела к пентагастрину, который, являясь биологически активным пентапептидом гастрина, оказывает секреторное, моторное и трофическое действие на пищеварительный тракт. Имеются данные, что помимо пентагастрина сами антитела способны связывать различные формы эндогенного гастрина, создавая предпосылки для ухудшения трофики слизистой оболочки.
Все чаще появляются работы, посвященные патогенетической роли нарушения метаболизма простагландинов при возникновении эрозий гастродуоденальной слизистой. В частности, предполагается, что имеющее место снижение содержания простагландинов в зоне эрозивного дефекта, обусловлено блокированием липоперекисями ключевого фермента биосинтеза простагландинов циклооксигеназы.
Классификация.
В настоящее время нет единого мнения по поводу систематизации существующих данных об эрозивном поражении слизистой желудочно-кишечного тракта. Существует несколько классификаций эрозий, которые основываются в большинстве случаев на эндоскопической картине.
Наиболее распространенной являются классификация, предложенная В.Водолагиным (1996). Согласно этой классификации, различают первичные эрозивные дефекты, являющиеся самостоятельной патологией, и вторичные, сопутствующие основному заболеванию (тяжелым поражениям печени, почек, сердечно-сосудистой системы и др.). Кроме этого, выделяются эрозии как проявление злокачественного или системного процесса в слизистой оболочке желудка (злокачественные эрозии при раке, лимфоме, болезни Крона и др.). Доброкачественные эрозии подразделяются на острые (геморрагические), хронические одиночные и множественные, хронический эрозивный (лимфоцитарный) гастрит, а также эрозивно-геморрагический гастрит и дуоденит. Острые (поверхностные, плоские, геморрагические, «неполные») эрозии — поверхностные дефекты разной формы и величины, покрытые кровью, геморрагическим и фибринозным налетом на фоне измененной или неизмененной слизистой. Они чаще бывают множественными и локализуются преимущественно в теле и субкардиальном отделе желудка. Эпителизируются острые эрозии быстро (обычно в течение 2-14 дней), не оставляя никаких существенных (макроскопических) следов, иногда на их месте может оставаться участок гиперемии слизистой. Главным отличительным признаком для хронических («полных», приподнятых, вариолиформных) эрозий служит наличие полиповидного образования диаметром 3-8 мм, на вершине которого располагается участок эрозированной слизистой оболочки с пупкообразным вдавлением в ее центре. Дно дефекта выполнено фибрином или солянокислым гематином и тонким непостоянным слоем грануляционной ткани. Вокруг таких эрозий имеются гиперплазированные, удлиненные и извитые желудочные ямки.
Для хронических эрозий характерно наличие высокопризматического, интенсивно продуцирующего слизь эпителия краевой зоны. При этом развита сеть подэпителиальных сосудов, имеется удлинение шеечных отделов желудочных желез. Мышечная пластинка интактна или гиперплазирована. В зоне хронических эрозий наблюдается чередование обширных участков фиброза, кистозного расширения желудочных желез, солитарных фолликулов и интенсивной смешанной полиморфно-клеточной инфильтрации слизистой оболочки.
Хронические эрозии существуют длительное время (от 4 недель до нескольких лет). По характеру гистологических изменений данный тип эрозий можно также подразделить на «зрелые» и «незрелые». В первом случае хроническая эрозия эпителизируется, а отек слизистой, оставшийся на ее месте, полностью исчезает, во втором случае выбухание остается вследствие развившегося фиброза тканей и выраженного продуктивного воспаления.
Клиника
Сложилось мнение, что клиника эрозивного поражения соответствует таковой при язвенной болезни и не отличается специфичностью. Однако если язвенной болезни сопутствуют эрозии, то болевой синдром отличается особой интенсивностью и упорством течения, у ряда больных купировать его не удается даже при лечении в течение 1,5-2 месяцев. Обострение имеет более затяжной характер, чем у больных только с язвенным дефектом. Очень часто эрозивный процесс течет под маской того заболевания, на фоне которого он развился (хронического холецистита, гастрита и др.). В некоторых случаях поражение гастродуоденальной слизистой эрозиями может протекать и бессимптомно.
Все жалобы, предъявляемые больными с эрозивным поражением гастродуоденальной слизистой, можно свести к следующим основным синдромам: язвенно-подобный, при котором болевой синдром четко связан с приемом пищи, нередко возникают ночные, «голодные» боли, рано развиваются дискинезии, а сроки заживления относительно растянуты; диспептический; без специфических симптомов со стороны желудка и двенадцатиперстной кишки; геморрагический (клинически проявляется анемизацией и положительной реакцией на скрытую кровь в кале). В ряде случаев у больных язвенной болезнью очередное обострение с характерной клинической картиной сопровождается отсутствием язвенного дефекта, но при этом имеются гиперемия, отек и эрозии слизистой. Следовательно, эрозии следует расценивать как проявление активности заболевания.
Клиническое течение заболевания в случае «полных» эрозий имеет некоторые особенности. Характерна скудность симптоматики: часто изжога, отрыжка воздухом; редко умеренно выраженные тощаковые и ранние боли в области эпигастрия после приема пищи. Большинство хронических эрозий вообще протекает латентно.
Диагностика
Ведущим методом диагностики эрозий гастродуоденальной слизистой является эндоскопический метод. Он дает возможность выделить два основных типа эрозий (см. раздел «Классификация»). Эрозии желудка необходимо дифференцировать с эрозивно-язвенной формой рака, с этой целью обязательно проводится биопсия с последующей морфологической оценкой. Целесообразны также исследования, направленные на обнаружение Нelicobacter pylori с помощью уреазного теста или других методов. Несомненно, в план обследования должны включаться общеклинические методы исследования: общий анализ крови (при геморрагическом синдроме развивается железодефицитная анемия с характерными лабораторными признаками); анализ кала на скрытую кровь (при оккультных кровотечениях реакция положительная). Изменения показателей желудочной секреции при эрозивном поражении не патогномоничны.
Дифференциальный диагноз эрозивного поражения следует проводить с функциональной неязвенной диспепсией, хроническим гастритом и дуоденитом, язвенной болезнью, раком желудка.
Лечение
Больные с эрозиями, так же как и больные с язвенной болезнью, нуждаются в длительном лечении и последующем эндоскопическом наблюдении. В большинстве случаев проводится традиционная противоязвенная терапия (диетотерапия, антибактериальная терапия при выявлении НР, использование Н2-блокаторов и ингибиторов протонной помпы). Но далеко не всегда такая терапия дает желаемый результат. В ряде случаев эрозии продолжают существовать после заживления язвы, а иногда ранее не обнаруженные появляются после окончания эпителизации язвы. Все это свидетельствует о том, что наличие эрозий в желудке или двенадцатиперстной кишке, особенно в сочетании с отеком и гиперемией слизистой, требует продолжения лечения, даже если язва зарубцевалась. Эрозии при язвенной болезни следует считать серьезным осложняющим фактором; при этом показана длительная терапия с индивидуальным подбором противоязвенных средств.
В случае вторичных эрозий препаратами выбора являются цитопротекторы: вентер (сукральфат) по 1 г 4 раза в день, де-нол по 120 мг 4 раза в день и синтетические аналоги простагландинов (сайтотек по 200 мг 3 раза в день) в течение 4-8 недель. Выглядит весьма привлекательной возможность ускорения сроков эпителизации путем местного воздействия на эрозивный дефект слизистой оболочки. Установлено благотворное стимулирующее влияние излучения низкоинтенсивного лазера на процессы микроциркуляции, регенерации и иммунномодулирующего метаболизма слизистой оболочки. Лечение геморрагического синдрома должно проводиться в хирургическом стационаре.
Прогноз.
Хронические эрозии в отличие от острых могут существовать длительное время (недели, месяцы, в ряде случаев даже годы). Их исходом может быть появление очаговой гиперплазии с последующим развитием гиперпластических полипов. Нельзя исключить возможность малигнизации этого вида эрозий.
Профессор Игорь МАЕВ. Екатерина ЛЕБЕДЕВА, кандидат медицинских наук. Московский государственный медико-стоматологический университет.
Симптомы заболевания
Ведущим симптомом обострения ЯБ являются боли в подложечной области, которые могут иррадиировать в левую половину грудной клетки и левую лопатку, грудной или поясничный отдел позвоночника.
Боли возникают сразу после приема пищи (при язвах кардиального и субкардиального отделов желудка), через полчаса-час после еды (при язвах тела желудка). При язвах пилорического канала и луковицы двенадцатиперстной кишки обычно наблюдаются поздние боли (через 2-3 часа после еды), “голодные” боли, возникающие натощак и проходящие после приема пищи, а также ночные боли. Характерно, что боли проходят после приема антисекреторных и антацидных препаратов.
При обострении язвенной болезни часто встречаются также отрыжка кислым, тошнота, запор, рвота кислым желудочным содержимым, приносящая облегчение. Типичными для язвенной болезни являются сезонные (весной и осенью) периоды усиления болей и сопутствующих симптомов.