Причины
Самая распространённая причина возникновения язвенной болезни — инфицирование бактерией Helicobacter pilory. Ей можно заразиться через слюну при тесном контакте с другим человеком. У пациентов с язвой двенадцатипёрстной кишки helicobacter обнаруживают в 90% случаев, при язве желудка показатель составляет 50–60%.
Кроме бактерии провоцирующим фактором может стать стресс, неправильный режим питания и длительный приём нестероидных препаратов. Многие считают, что язвенная болезнь является осложнением гастрита, но это не так: это разные заболевания и гастрит в язвенную болезнь не перерастает.
Общее описание
Язвенная болезнь желудка / двенадцатиперстной кишки — это хроническое полиэтиологическое заболевание, которое протекает с обострениями, морфологическим проявлением является язва гастродуоденальной зоны.
Язвенная болезнь распространена повсеместно, болеют от 5 до 15% взрослых. Преобладают дуоденальные язвы над язвами желудка в 4 раза.
Язвенная болезнь — патология мультифакториального генеза, но основная причина — воздействие инфекционного агента Helicobacter pylori.
Этиологическими факторами также могут быть: нестероидные противовоспалительные лекарственные средства, генетическая предрасположенность, гастринома, вредные привычки, применение глюкокортикостероидных средств, нарушение иммунитета, стрессовые воздействия.
Язва возникает в случае дисбаланса агрессивных и защитных механизмов гастродуоденальной слизистой оболочки.
Агрессивные факторы — это повышенная выработка соляной кисты при гиперпродукции гастрина или нервно-гуморальной стимуляции, гиперпродукция пепсина, моторно-эвакуаторные дисфункции, попадание желчных кислот, ферментов поджелудочной железы в желудок в случае дуоденогастрального рефлюкса.
Снижение защитных свойств слизистых желудка и двенадцатиперстной кишки происходит из-за нарушения слизеобразования, кровоснабжения, снижения продуцирования бикарбонатов, простагландинов, регенерации эпителия слизистой оболочки.
- Язва желудка.
- Язва двенадцатиперстной кишки.
Лечение
Лечение зависит от того, обнаружен ли в организме больного helicobacter или нет. В первом случае врач назначает два вида антибиотиков, потому что один её не убивает, а также препараты, создающие неблагоприятные условия для жизни бактерий. Иногда после уничтожения бактерии сама язва не заживает, тогда пациенту выписывают препараты, снижающие секрецию и улучшающие трофику тканей. Если helicobacter не обнаружили, антибиотики не назначают.
Курс лечения обычно длится 14 дней, в определённых случаях требуется больше времени. Так, каллезная язва (большая, запущенная, диаметром больше 5 см) может заживать 2-3 месяца. Обычно до таких размеров дефект разрастается у пожилых людей, которые пьют нестероидные препараты годами и не проверяют желудок. В первую очередь для её заживления врач отменяет лекарства, которые вызывают язвенную болезнь.
Операция
Лечение язвенной болезни редко требует проведения операции. Она необходима лишь при осложнениях. Например, вылечить прободную (перфоративную) язву можно только с помощью хирургического вмешательства. Также операцию проводят при массивном кровотечении, когда его невозможно остановить консервативным путём, и при спинозе (сужении двенадцатиперстной кишки).
Питание
Для заживления дефекта кроме лечения препаратами необходимо соблюдать диету. Она заключается в соблюдении режима питания: человек должен питаться небольшими порциями 4-5 раз в день исключая острую, солёную, жареную, копченую пищу. Всю еду нужно варить или готовить на пару. При заживлении язвы диету соблюдать уже не нужно, но злоупотреблять острым, жареным, копчёным и солёным всё же не стоит. Также важно питаться регулярно, не пропуская приёмы пищи, чтобы не допустить обострения. Алкоголь противопоказан при любом заболевании ЖКТ. Продукты, от которых лучше отказаться: сдобная выпечка, чёрный хлеб, помидоры, кофе, крепкий чай, свиное сало, бараний жир, маргарин, шоколад. В рацион можно включить: пшеничный подсушенный или вчерашний хлеб, сухари, несдобное печенье, молочные супы, говядина, курица, судак, щука, окунь, каши на воде с добавлением молока (манная, гречневая, овсяная, перловая, рисовая).
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
| Вздутие живота (метеоризм, пучение, тимпания, повышенное газообразование) | 90% |
| Острая боль в подложечной области и чувство переполнения желудка и жжения | 90% |
| Изжога | 80% |
| Тошнота | 80% |
| Запор | 70% |
| Частый жидкий стул (понос, диарея) | 70% |
| Уменьшение изжоги после приема молока | 60% |
| Рвота разного характера, в том числе неукротимая | 50% |
| Ухудшение самочувствия после употребления жирной, жареной пищи, шоколада, алкоголя, газированных напитков, работы в наклон | 0% |
Диагностика
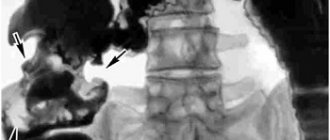
Для диагностики язвенной болезни пациенты проходят фиброгастроскопию, во время которой можно сделать быстрый уреазный тест и обследоваться на helicobacter. Где-то дополнительно проводят рН-метрию для того, чтобы узнать уровень кислотности в желудке. При этом обследовании пациенту через нос ставится зонд в желудок и в течение суток измеряется кислотность.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777 или через форму на сайте
Язвенная болезнь желудка и двенадцатиперстной кишки
Язвенная болезнь — это хроническое заболевание, сопровождающееся образованием язвы (дефекта) в стенке желудка или двенадцатиперстной кишки и протекающее с чередованием периодов обострения и ремиссии. В зависимости от местоположения дефекта выделяют язвы желудка (кардиального и антрального отделов, тела, привратника, пилоритического канала), двенадцатиперстной кишки (луковицы, постбульбарного отдела) и комбинированные.
Основные симптомы
Язвенная болезнь может протекать с различной выраженностью симптомов — от практически бессимптомного течения до ярко выраженных болей и сопровождаться различной степенью повреждения слизистой — от едва заметных изменений и переполнения кровью сосудов до выраженных язв. Опасность язвенной болезни состоит в том, что между ее симптомами и повреждением слизистой нет прямой взаимосвязи. Встречаются случаи, когда у пациентов с обширными изъязвлениями нет никаких проявлений заболевания.
Ведущим симптомом язвенной болезни являются боли в подложечной области, которые могут отдавать в левую половину грудной клетки и левую лопатку, грудной или поясничный отдел позвоночника. В зависимости от расположения язвы боли проявляются по-разному и в разное время:
- сразу после еды;
- через час-полтора после еды;
- поздние боли (через 2-3 часа после еды) или голодные боли, возникающие натощак, и проходящие после приема пищи, а также ночные боли.
Жгучая боль в животе значительно ухудшает качество жизни человека, кроме этого могут наблюдаться изжога, отрыжка кислым, тошнота, рвота, склонность к запорам или поносам, быстрая утомляемость и слабость.
В стадии ремиссии все симптомы ослабевают, но могут периодически усиливаться. Неприятные симптомы, сопровождающие течение язвенной болезни, могут усиливаться или ослабевать с течением времени, например, осенью и весной, после нарушения диеты или стресса.
Механизм развития заболевания
Язва может появиться из-за ослабления защитных свойств внутренней оболочки желудка и двенадцатиперстной кишки и усиления агрессивного воздействия на них кислоты и пепсина, содержащихся в желудке. Этот процесс могут вызывать
- поселившиеся в желудке бактерии Хеликобактер пилори;
- длительный прием аспирина, найза, ибупрофена и других нестероидных-противовоспалительных средств;
- повышенная кислотность;
- наследственная предрасположенность;
- наличие других заболеваний желудочно-кишечного тракта, эндокринных нарушений.
Стрессы, вредные привычки и нарушения в питании провоцируют обострения болезни и могут способствовать ее возникновению, но основной причиной образования язвы выступать не могут.
Когда необходимо обратиться к врачу
- если беспокоят постоянный дискомфорт и боли в животе, а также боли в животе по ночам;
- часто появляется изжога, отрыжка кислым и еда вызывает отвращение;
- ваши близкие родственники болеют язвенной болезнью или у них обнаружена инфекция Хеликобактер пилори;
- наблюдается снижение веса без объяснимых причин;
- из-за наличия заболеваний приходится часто принимать обезболивающие препараты; вы длительное время находитесь в стрессовой ситуации;
Осложнения
Без лечения язвенная болезнь может привести к ряду опасных для жизни осложнений, таких как кровотечение, прободение язвы, первично-язвенный рак желудка.
Почему развивается язвенная болезнь
Раньше считалось, что причиной рассматриваемого заболевания является неправильное питание, злоупотребление алкоголем. Современные же исследования указывают на то, что причины атрофического гастрита (именно он «предвестник» язвы) кроются в присутствии бактерии Helicobacter pylori, которая живет в желудочном соке и нейтрализует его. Эта бактерия может попасть в организм человека самыми простыми путями – через грязные руки, посуду, инструменты врача, а также от женщины к плоду во время беременности.
Кроме основной причины развития рассматриваемого заболевания, существует ряд провоцирующих факторов:
- Прием некоторых лекарственных препаратов. Диклофенак, Ибупрофен и другие нестероидные противовоспалительные средства, употребляемые длительное время, негативно действуют на состояние слизистой желудка. Высокий риск язвенной болезни имеется у пациентов старше 65 лет, которые одновременно принимают и коагулянты, и кортикостероиды.
- Травмирование живота – удары/ушибы, обморожения, внутренние ожоги.
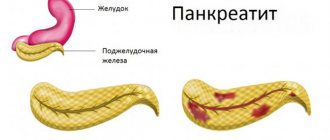
- Присутствие общих заболеваний – туберкулез, сифилис, воспаление поджелудочной железы или печени.
- Регулярное нарушение режима и рациона питания, злоупотребление алкоголя и курение.
Дуоденит
Дуоденит: симптомы, лечение, диета
Дуоденит – это болезнь двенадцатиперстной кишки, которая характеризуется воспалением слизистой оболочки. Патология может протекать в острой и хронической форме. Дуоденит имеет схожие симптомы с другими заболеваниями ЖКТ, такими как язва и гастрит, поэтому для успешного лечения требуется консультация опытного гастроэнтеролога и качественная диагностика.
Причины болезни
Первичный дуоденит возникает на фоне плохого питания и вредных привычек. Кислые, острые, жареные продукты, алкоголь стимулируют выделение гиперацидного желудочного сока, который попадает с пищей в кишку и повреждает ее стенку.
Первичный дуоденит встречается редко. Чаще диагностируют вторичную форму болезни, когда признаки воспаления двенадцатиперстной кишки появляются по следующим причинам:
- Инфицирование Хеликобактер пилори.
- Хронический гастрит и другие заболевания ЖКТ.
- Нарушение кровоснабжения 12-перстной кишки, например, после операции.
- Расстройства пищеварения.
- Спаечные процессы в кишечнике.
- Компрессионная непроходимость кишки.
Различают также специфические формы дуоденита, когда причиной воспаления двенадцатиперстной кишки является болезнь Крона, туберкулез, иммунодефицит, болезнь Уиппла и другие патологии.
Симптомы дуоденита
Признаки болезни неспецифические. При локализации патологических очагов в верхних отделах симптомы воспаления двенадцатиперстной кишки часто путают с язвой желудка. Поражение нижних отделов имеет признаки холецистита или панкреатита.
Существует классификация симптомов воспаления двенадцатиперстной кишки по тому, где болит и какими проявлениями сопровождается:
- Язвенноподобный дуоденит. Пациент жалуется на тянущую боль в желудке, которая усиливается ночью и натощак. После еды симптомы стихают. Часто наблюдается отрыжка с горьким привкусом и изжога.
- Гастритоподобный дуоденит. Желудок начинает болеть через 15-20 минут после еды. Признаки дуоденита: метеоризм, ослабление стула, урчание в животе, тошнота, снижение аппетита.
- Панкреатоподобный и холецистоподобный дуоденит. Боль острая, возникает в подреберье по типу желчной колики. Наблюдаются расстройства стула и пищеварения.
- Нейровегетативный дуоденит. Пациент заболевает на фоне хронических стрессов, следствием которых становятся нарушения гормонального баланса, различные вегетативные расстройства внутренних органов и систем.
- Дуоденит смешанной формы. Присутствуют клинические признаки заболеваний нескольких типов.
- Бессимптомный дуоденит. Заболевание диагностируют у взрослых и пожилых людей во время обследования по другим жалобам.
Хронический дуоденит в периоды обострения проявляется ночными болями. Пациенты также жалуются на слабость, нервозность, головные боли, тахикардию, одышку. Симптоматика связана с тем, что при воспалении двенадцатиперстной кишки нарушается ее гормональная функция.
Диагностика дуоденита
Основным методом диагностики является гастроскопия. На основании эндоскопической картины врач может уверенно говорить о развитии дуоденита и определять его форму.
В рамках доказательной медицины для постановки диагноза воспаления требуется взять гистологию.
Для уточнения диагноза назначают:
- Рентген желудка и двенадцатиперстной кишки
- рН-метрию пищеварительного сока.
- Анализ крови общий и биохимический.
- Дуоденальное зондирование, в ходе которого берут пробы желудочного сока.
- Копрограмму.
- Биопсию при подозрении на озлокачествление дефектов слизистой.
с контрастом.
Лечение дуоденита
Лечение воспаления двенадцатиперстной кишки подбирается индивидуально с учетом клинической формы заболевания.
Дуоденит инфекционной природы требует приема антибиотиков – препарат подбирают индивидуально для снятия воспалительного процесса. Врач также назначает лекарства для снижения выработки желудочного сока и обволакивающие препараты для защиты слизистой. Восстановить пищеварение помогают ферменты.
Лечение дуоденита с энтеритом основано на строгой диете. Больному рекомендуют исключить из рациона злаки, молоко, другую еду, которая плохо переваривается. Для поддержания работы ЖКТ врач назначает пробиотики. Сбалансированное питание при дуодените должно стать привычным – это единственная эффективная мера профилактики обострений. Рекомендуется исключить из рациона пряности, свежую выпечку, соленые, острые, жареные блюда, алкоголь. Мясо, овощи и рыбу лучше готовить на пару или отваривать.
Воспаление на фоне дуоденостаза требует выяснения причины непроходимости кишки. Больному назначают диету, рекомендуют питаться малыми порциями. В зависимости от конкретной клинической картины врач может назначить лекарства, усиливающие перистальтику кишечника, связывающие желчь. Хороший результат дает зондирование двенадцатиперстной кишки с промыванием.
В сложных случаях показано хирургическое лечение. В ходе операции врач устраняет спайки, механические преграды, восстанавливается проходимость кишки. Постепенно симптомы дуоденита ослабевают и проходят. Лечение проводится в стационарных условиях. После операции больному предписано постоянное соблюдение диеты.
Для профилактики дуоденита, помимо диеты, пациентам рекомендуют отказаться от вредных привычек, соблюдать режим дня, избегать стрессов. Любые заболевания органов пищеварения и паразитарные инвазии необходимо своевременно лечить.
Диагностика и лечение дуоденита в Нижнем Новгороде
Записаться на прием к врачу-гастроэнтерологу можно на сайте клиники «Альфа-Центр Здоровья». Консультации проводятся в удобное для пациента время. В нашей клинике вы сможете сдать необходимые анализы, пройти комплексное обследование, получить квалифицированное лечение. Позвоните нам, чтобы выбрать время приема.