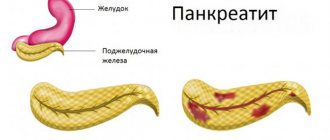
Симптомы реактивного панкреатита
Первые симптомы реактивного панкреатита проявляются довольно быстро. Иногда после действия провоцирующего фактора может пройти всего несколько часов — а болезнь уже даст о себе знать. К наиболее характерным признакам реактивного панкреатита относят1:
- боль в верхней части живота, отдающая к ребрам и лопаткам и усиливающаяся после приема пищи;
- повышенное газообразование;
- тошноту, рвоту со следами желчи;
- незначительное повышение температуры тела;
- снижение артериального давления.
При появлении признаков реактивного панкреатита необходимо обратиться к специалисту, чтобы провести профессиональную диагностику и начать лечение на ранней стадии заболевания.
Как распознать хроническое течение болезни по симптоматическим признакам
Как правило, перед началом болевого синдрома у пациента наблюдается стеаторея, то есть каловые массы имеют жирный и блестящий окрас, зловонный запах и плохо смываются водой со стенок унитаза. Из-за нарушения желчного оттока у некоторых больных появляется так называемая механическая желтуха, которая окрашивает кожный покров в жёлтый цвет. В дальнейшем панкреатическая «драма» продолжает доставлять дискомфорт человеку. Болевой синдром имеет опоясывающий характер, который иррадиирует в левую часть спины, затрагивая область лопатки, подреберья и эпигастрия, то есть проекционную область желудка. При диагностическом осмотре в результате пальпации специалисты отмечают недвижимое уплотнение в околопупочной зоне, что может свидетельствовать о начале ракового новообразования на поджелудочной железе. К другим клиническим симптомам рецидивирующего панкреатита при хроническом течении относятся:
- ухудшение самочувствия больного;
- метеоризм, диарея, а также запор;
- тошнота и постоянные рвотные позывы;
- повышенное слюнотечение.
Нередко причиной такой симптоматики становится нарушение диетических норм питания и/или злоупотребление алкогольными напитками. Также эмоциональное перенапряжение и/или стрессовые ситуации могут вызвать очередной приступ хронического обострения органа пищеварения. Болевой синдром может доставлять дискомфорт человеку от нескольких часов до 5-7 дней.
Важно! При первых симптоматических признаках рецидивирующего хронического панкреатита следует немедленно обращаться к гастроэнтерологу или участковому терапевту, которые окажут квалифицированную медицинскую помощь и предложат дальнейшие лечебные действия.
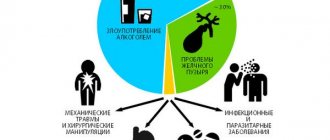
Причины реактивного панкреатита
Главная причина реактивного панкреатита — преждевременная активация ферментов, которые вырабатывает поджелудочная железа. В норме ферменты активизируются только после того, как попадают в кишечник. Но если проток поджелудочной железы сужен, например, из-за хронических болезней или злоупотребления алкоголем, возникает застой панкреатического сока. Скапливаясь, пищеварительные ферменты начинают разрушительно действовать на ткани поджелудочной железы, что приводит к выраженному воспалению и попаданию продуктов распада в кровь.
Наиболее распространенные причины реактивного панкреатита:1
- обострение хронических патологий: язвенной болезни, вирусного гепатита, желчнокаменной болезни;
- употребление жирных, жареных продуктов, алкоголя;
- кишечные инфекции;
- пищевые и промышленные отравления;
- эндоскопические вмешательства на органах желчевыделения;
- травмы живота.
Чтобы определить характер повреждения поджелудочной железы и окружающих тканей, специалисты могут назначить комплексное обследование, которое включает:1
- анализ крови, мочи и кала;
- ультразвуковую диагностику органов пищеварительного тракта;
- рентгенографическое исследование;
- МРТ, КТ пищеварительной системы;
- эндоскопическую диагностику.
В сложных клинических случаях для уточнения диагноза и выбора правильной врачебной тактики может потребоваться лапароскопия – микрооперация, при которой делаются небольшие (0,5-1,5 см) разрезы на брюшной полости для доступа к поджелудочной железе.
Причины и клиническое проявление болезни
Хронический рецидивирующий панкреатит наблюдается чаще всего при холелитиазе, или желчнокаменной болезни, которая характеризуется образованием конкрементов (камней) в жёлчном пузыре или желчевыводящих протоках. Причинно-следственным фактором возникновения хронической формы заболевания поджелудочной железы принято считать злоупотребление алкоголем в сочетании с обильным иррациональным питанием. К другим причинам хронического течения панкреатита можно отнести:
- вирусное поражение органа пищеварения;
- механическое повреждение, приводящее к сотрясению поджелудочной железы;
- эндоскопическое или хирургическое вмешательство, приводящее к травматическому состоянию;
- психогенное воздействие: нервное перенапряжение, стрессовая ситуация;
- спастическое состояние сосудов;
- мышечная атрофия на выходе панкреатических и/или желчных проточных каналов.
Немаловажное значение имеет отношение больного человека к курению.
Важно! По статистике Всемирной организации здоровья (ВОЗ), в 75% повышается риск заболевания у курящих людей.
При хроническом панкреатите, рецидивирующее течение болезни характеризуется экзокринной недостаточностью, то есть неполноценной выработкой поджелудочной железы внешнесекреторных железистых веществ (пищеварительных ферментов). Рецидивирующее состояние хронического панкреатита – это результат перенесенной острой формы заболевания, при которой в поджелудочной железе образуется псевдокиста. Накапливая жидкость, она увеличивается в размерах и за счёт сдавливания соседних анатомических органов вызывает болевой синдром, нарушая при этом функциональную работу двенадцатиперстной кишки, желудка и всей пищеварительной системы. Прогрессирование болезни приводит к истощению железистой ткани, разрастанию (фиброзу), замещению соединительных тканей паренхимы поджелудочной железы.
Важно! Хронический паренхиматозный панкреатит с рецидивирующим болевым синдромом может стать причиной повторного проявления острой формы панкреатита.
Псевдокиста поджелудочной железы
Лечение реактивного панкреатита
Лечение реактивного панкреатита включает устранение воспаления поджелудочной железы, снятие интоксикации и восстановление нормальной секреции панкреатического сока. Процесс лечения непременно должен проходить под наблюдением врача.
Способствовать снятию воспаления, особенно в остром периоде, может лечебное голодание. Оно снимает нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта. После того, как острая фаза будет пройдена, разрешается питаться небольшими порциями, употребляя продукты в измельченном виде. Но ни в коем случае не стоит заниматься корректировкой питания самостоятельно. Назначить правильную и полезную диету сможет только врач, исходя из особенностей вашего организма.
Как правило, из рациона больного на несколько месяцев исключают те продукты, которые могут спровоцировать повторную активацию ферментов поджелудочной железы и усилить воспалительную реакцию в тканях.
При реактивном панкреатите запрещены:
- алкоголь;
- жирные и жареные блюда;
- бобовые;
- кислые соки;
- свежая сдоба;
- копчености, колбасы;
- кукуруза;
- грибы;
- соусы, приправы, остроты.
Мясо рекомендуется готовить на пару или отваривать. Желательно предпочесть нежирную птицу, говядину или кролика. В лечении панкреатита очень важно в точности соблюдать диету: регулярные нарушения пищевого режима могут спровоцировать обострение заболевания.
Медикаментозная терапия панкреатита включает прием ферментных препаратов и спазмолитиков, устраняющих спазм гладкой мускулатуры и облегчающих боль. Врач также может назначить лекарства, улучшающие микрофлору кишечника и увеличивающие содержание живых бактерий в организме.
Узнать больше
Важным этапом лечения является прием ферментных средств на основе панкреатина. Воспаленная поджелудочная железа не выделяет ферменты в необходимом количестве, чтобы обеспечить качественное переваривание пищи и правильное течение пищеварительных процессов. Лекарства, содержащие ферменты, восполняют нехватку собственных пищеварительных элементов, предупреждают появление брожения и гниения пищи в кишечнике.
Примером ферментного препарата, применяемого при лечении реактивного панкреатита, является Креон®. Современный препарат последнего поколения, выпускаемый в форме капсул с активными минимикросферами панкреатина, заключенными в желатиновыми оболочку. Попадая в желудок, капсула быстро растворяется2, а минимикросферы перемешиваются с пищей и вместе с ней попадают в кишечник, помогая процессу расщепления и усвоению питательных веществ. Подробнее о препарате Креон® можно узнать здесь .
Обострение панкреатита
На вопросы читательниц отвечает кандидат медицинских наук, член Российской гастроэнтерологической ассоциации, врач-панкреатолог Клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х. Василенко при ММА им. И. М. Сеченова Алексей Викторович Охлобыстин.
«В прошлом году я прошла курс лечения панкреатита. Но нынешней весной почувствовала знакомую боль в левом подреберье, опять появилась тошнота и пропал аппетит. Почему это произошло?» — Вера Розинцева, г. Москва
— Очевидно, ваш хронический панкреатит — воспаление поджелудочной железы — обострился. Но весна в этом не виновата, потому что панкреатит не относится к сезонным заболеваниям. Обострение могло произойти по нескольким причинам. Первая из них — это чувствительность к алкоголю. Больная поджелудочная железа совершенно не выносит спиртные напитки. Так что, если вы участвовали в застольях со спиртным и жирной, жареной пищей, то это вполне могло спровоцировать новый приступ.
Другая причина обострения — движение желчных камней. Конечно, предположение справедливо, только если вы страдаете желчнокаменной болезнью. Перемещаясь, камни из желчного пузыря могут попасть в протоки поджелудочной железы, и приступа не миновать.
Чтобы не гадать на кофейной гуще, вам стоит пройти новое обследование. «Знакомые» боли и тошнота могут быть связаны и с синдромом раздраженной кишки, и с язвой желудка, и с другими недугами. Скорее всего, врач-гастроэнтеролог направит вас на УЗИ органов брюшной полости и попросит сдать некоторые анализы крови, мочи и кала.
«Можно ли лечить обострение панкреатита дома, не ложась в больницу?» — Светлана Ежова, г. Малоярославец
— В большинстве случаев панкреатит лечат дома, а не в стационаре. Но сначала нужно убедиться в том, что у вас «обыкновенное» обострение и нет опасных осложнений. Ведь «привычной» болью могут заявить о себе кисты, свищи и даже камни поджелудочной железы. В этих ситуациях вам наверняка понадобится оперативное вмешательство. Так что заниматься самолечением все-таки не стоит.
«Правда ли, что при обострении панкреатита лучшее лекарство — это голод?» — Тамара Курган, г. Волгоград
— При сильном обострении поголодать один-три дня действительно полезно. Это простое и вместе с тем эффективное мероприятие. Есть не рекомендуется, разрешается только пить. Подойдет некрепкий чай и отвар шиповника.
А вот при хроническом панкреатите необходимости в полном голодании нет. Нужно лишь перейти на частое, дробное питание. Энергетическая ценность лечебной диеты не так уж мала — 2500-3000 килокалорий, но из диетических блюд.
Из меню вам придется исключить алкоголь, все острое, жирное, жареное и копченое. Под запрет попадают консервы, пряности, маринады, печень, мозги и грибы. Шпинат, щавель, лук и бобовые есть тоже не стоит. В список неполезных продуктов попадают и многие лакомства: мороженое, какао, газированные напитки, шоколад, крем, сдоба.
Все блюда вам нужно варить или готовить на пару, а есть в измельченном, протертом виде. Сейчас вам полезен животный белок — отварное мясо, курица, рыба и яйца. На вашем столе могут присутствовать молочные продукты, каши и черствый хлеб. На обед варите себе овощные, молочные и крупяные супы. Если захочется сладкого, можете поесть меда или варенья. Сахар в чистом виде сократите до 70 граммов в день, а соль — до 10. Сырыми овощами и фруктами слишком увлекаться не стоит. В запеченном или вареном виде они «идут» куда лучше. А кислые фрукты и ягоды вам сейчас вообще противопоказаны.
«Если болит поджелудочная железа, какие средства можно принимать для снятия боли?» — Варвара Мясина, г. Клин
— Если боль возникла в период обострения и продолжается несколько дней, обычно назначают спазмолитики. Они хорошо снимают спазмы желчных и панкреатических протоков, и болевые ощущения стихают. Из простых средств можно назвать но-шпу и папаверин, из более сильных — бускопан.
Когда боль чересчур сильна, к этим лекарствам добавляют обезболивающие, или анальгетики, — анальгин и его производные — седалгин, темпалгин, баралгин, пенталгин. Без них не обойтись, особенно тогда, когда боль вызвана поражением нервов вокруг поджелудочной железы. Здесь уж ничего не поделаешь, приходится пить анальгин месяцами, а то и годами.
«Думала, что во время обострения панкреатита надо обязательно принимать ферменты. А потом где-то прочитала, что этого делать нельзя. Где же правда?» — Софья Дорогомилова, г. Санкт-Петербург
— Действительно, существует мнение, что пищеварительные ферменты угнетают функцию поджелудочной железы. Якобы орган становится ленивым, сам работать не хочет, а то и вовсе атрофируется.
На самом деле, никакой атрофии ферменты не вызывают. Как только пациент прекращает их прием, поджелудочная железа возвращается к своей нормальной работе. Поэтому принимать их не только можно, но и нужно. Ферментные препараты разгружают поджелудочную железу. Пусть поработает в щадящем режиме, «наберется сил».
«В аптеках продаются ферменты в таблетках и в капсулах, и стоят они по-разному. Что лучше выбрать при обострении панкреатита?» — Н.Б. Туманова, г. Донецк
— Тем, у кого обострение не слишком тяжелое и если оно проявляется в виде боли, подойдут ферменты в таблетках — панкреатин, мезим форте. Их нужно принимать по одной-две таблетки каждый раз, когда вы начинаете кушать. Лекарство нужно проглотить, запивая водой. Всего у вас может получиться от 3 до 10 и больше таблеток в день, что зависит от тяжести заболевания.
Когда ферменты в таблетках не помогают, имеет смысл перейти на капсулы — креон или панцитрат. Внутри капсул находятся микросферы. Растворяясь в желудке, они равномерно смешиваются с пищей. При этом они имеют особое покрытие, которое защищает их от губительного влияния желудочного сока. Поэтому капсулы результативнее таблеток, но и стоят, конечно, дороже. Впрочем, их пьют недолго — до тех пор, пока не стихнет обострение.
Капсулы принимают и тогда, когда панкреатит становится по-настоящему хроническим — длится по 10-20 лет. За это время часть ткани поджелудочной железы перерождается, она уже не может сама выделять нужные для пищеварения ферменты. При этом пациента мучает постоянное вздутие живота. Меняется стул, становясь более обильным, неоформленным, жирным. А сам пациент продолжает неумолимо худеть. В этом случае поджелудочной железе нужна серьезная поддержка — креон и панцитрат в высоких дозах — 20 000-25 000 единиц. Их пьют по одной капсуле 4 раза в день. Такое лечение зачастую растягивается на долгие годы, а то и на всю жизнь.
«Врач сказал, что у меня воспаление поджелудочной железы и назначил алмагель и квамател. Для чего, ведь эти лекарства пьют при язве, которой у меня нет?» — Анастасия Лошарова, г. Вологда
— В том, что врач выписал подобные лекарства при обострении панкреатита, нет ничего странного. Обволакивающие препараты — маалокс, алмагель, фосфалюгель — делают очень полезное дело — «связывают» желчь. Ведь избыток желчных солей и кислот опасен для больной железы. Кроме того, эти средства, как и ферменты, разгружают «уставший» орган. Железа отдыхает, и боль заметно уменьшается. Эти препараты нужно пить за 15 минут до еды.
А «лекарства от язвы» бывают необходимы при тяжелом обострении панкреатита. К ним относятся ранитидин, фамотидин, зантак, квамател и препараты омепразола — лосек, омез. Они уменьшают выделение желудочного сока, который тоже вреден для поджелудочной железы.
«Какими средствами себе помочь, если при панкреатите сильно мучают газы?» — Елена Муромова, г. Пермь
— При воспалении поджелудочной железы такое случается нередко. Жить с постоянным вздутием живота очень тяжко. Попробуйте полностью исключить из рациона продукты, которые вызывают газообразование. И начните пить так называемые адсорбенты. Самое простое средство — это, конечно, активированный уголь. Но вы можете купить и такое лекарство, как панкреофлат. Оно состоит из пищеварительного фермента панкреатина и диметикона — средства, уменьшающего метеоризм. При скоплении газов также помогает эспумизан.
«Можно ли лечить воспаление поджелудочной железы гомеопатией и травами?» — Татьяна Каменчук, г. Набережные Челны
— Увы, при панкреатите чаще всего травы противопоказаны. Ведь большая часть растительных препаратов оказывает желчегонный и сокогонный эффект. Желчь и желудочный сок начинают атаковать поджелудочную железу, тем самым причиняя ей вред. Произвольно выбранные травы опасны особенно для тех, у кого есть камни в желчном пузыре. Они могут сдвинуться с места и вызвать колику. Так что вместо выздоровления легко заработать обострение.
Польза от применения гомеопатических средств тоже сомнительна. В тяжелых случаях к такому способу лечения лучше не прибегать. Впрочем, некоторые настолько верят в гомеопатию, что на самом деле начинают выздоравливать. Но это уже, скорее, психотерапия.
Наталья ДАЛЬНЕВА