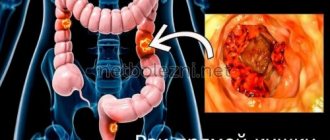
Аденокарцинома в кишечнике образуется из мутировавших железистых клеток эпителия, которые потеряли в той или иной степени свою дифференцировку (то есть присущие им в норме структурные признаки) и начали бесконтрольно делиться и распространяться по организму.
Аденокарцинома толстой кишки – один из самых частых видов рака, злокачественные опухоли тонкой кишки встречаются значительно реже. Начальные симптомы аденокарциномы кишечника, как и большинства злокачественных опухолей, неспецифичны, и почти никогда не настораживают и не побуждают пациента обратиться к врачу, что значительно ухудшает прогноз. Тем более, что очень часто опухоль развивается на фоне уже имеющейся хронической патологии кишечника, и ее симптомы принимаются за обострение уже известного заболевания.
Что такое аденокарцинома?
Аденокарцинома (железистый рак) являет собой злокачественное образование, которое формируется из железистого эпителия. Железистые клетки присутствуют во всех органах внешней и внутренней секреции. Гландулоциты имеют точно такие же характеристики, как и обычный эпителий, но способны еще и выделять свой секрет во внешнюю среду (просвет кишечника) или в кровь непосредственно. Находятся в железах кожи, слюнных железах, желудке и кишечнике, поджелудочной железе и др. Под воздействием неблагоприятных факторов малигнизируются в аденокарциному.
Получается, что аденокарцинома может развиться в любом органе, где есть железы. Во время развития болезни, опухоль прорастает в просвет желудочно-кишечного тракта, может поражать близлежащие органы и дает отдаленные метастазы. Аденокарциномы могут не терять свойство вырабатывать секреторную жидкость, в составе которой находятся различные вещества, в связи с чем, различают серозные и слизисто-секреторные опухоли. Новообразование может иметь различные формы и размеры.
Гистологические типы аденом толстого кишечника
Выделяют 3 гистологических типа аденом толстой кишки:
- Тубулярный;
- Тубулярно ворсинчатый;
- Ворсинчатый.
Критерием разделения служит соотношение ворсинчатых и тубулярных структур. Тубулярная аденома толстой кишки – что это такое? Микроскопически тубулярная аденома представлена пролиферирующим аденоматозным эпителием. Опухоль состоит, из ветвящихся и значительно извитых железистых трубочек, более длинных, чем в обычной слизистой кишечника. В тубулярной аденоме присутствует не более 25 % ворсинчатой ткани. Тубулярная аденома толстой кишки имеет покрытое слизистой оболочкой основание. Оно представлено соединительной тканью, гладкомышечными клетками и сосудами. тубулярные аденомы имеют ножку и гладкую дольчатую поверхность. Реже они располагаются на широком основании. Совсем редко встречаются стелящиеся тубулярные аденомы, которые слегка выступают над поверхностью слизистой оболочки.
В тубулярно-ворсинчатых аденомах увеличивается количество ворсинок, которые могут определяться как на поверхности полипа, так и внутри крупных желез. Железы удлиняются, приобретают неправильную форму, плотно прилегают друг к другу. Нарастает степень дисплазии эпителия. В тубулярно-ворсинчатой аденоме процентное содержание ворсинчатой ткани варьирует от 25 до 75 %. Опухоль состоит из выраженных долек, имеет небольшие участки с ворсинками или очень мелкими дольками.
Ворсинчатая аденома состоит из тонких пальцевидных выростов соединительной ткани собственной пластинки слизистой оболочки, которые покрыты эпителием. В ворсинчатых аденомах можно встретить небольшое количество желез и 75% ворсинчатого компонента. Макроскопически ворсинчатые аденомы имеют широкое основание и «мохнатую» поверхность. Существует особый гистологический тип аденомы толстого кишечника – зубчатая аденома. Опухоль близка по строению к гиперпластическому полипу, но обладает возможностью малигнизации.
Аденоматозный эпителий относится к разряду неопластического. По этой причине каждая аденома имеет признаки дисплазии разной степени выраженности. Гистологи различают 3 степени дисплазии тубулярной аденомы толстой кишки:
- 1 степени – слабая;
- 2 степени – умеренная;
- 3 степени – тяжёлая.
Тубулярная аденома толстой кишки с дисплазией low grade – это низко дифференцированная опухоль. Она может трансформироваться в аденокарциному.
Причины возникновения
Согласно статистике, большинство случаев развития злокачественных образований связывают с нарушением работы железистых клеток и нарушением оттока секрета. Провоцировать аденокарциному может употребление в ежедневном рационе большого количества копченостей, сладостей, жирной и мучной пищи.
Существуют общие и специфические факторы, провоцирующие данное заболевание.
Среди общих причин можно выделить следующие факторы:
- Наследственность.
- Неправильное питание.
- Сбои в генетике.
- Хронические болезни.
- Большие дозы радиоактивного излучения.
- Работа с токсичными материалами.
- Курение.
- Папиллома-вирус.
Специфические факторы, которые провоцируют мутацию клеток:
Иллюстрация — аденокарцинома
- Аденокарцинома нередко развивается в кишечнике из-за свищей, регулярных запоров, хронических колитов, полипов слизистой оболочки.
- Горячая пища способна провоцировать ожоги в пищеводе, что приводит к аденокарциноме.
- Железистый рак может формироваться на фоне длительного воспалительного или аутоиммунного заболевания.
- Может возникать в печени после вирусного гепатита, на фоне цирроза.
Как выглядит рак прямой кишки
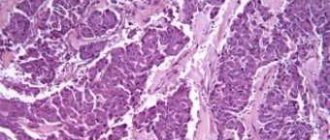
Врачи Юсуповской больницы производят забор материала из опухоли прямой кишки во время эндоскопического обследования или операции и отправляют его в гистологическую лабораторию. Лаборанты по тому, как выглядит рак прямой кишки, определяют гистологический тип опухоли.
Аденокарцинома прямой кишки состоит из атипичных клеток, которые происходят из железистой эпителиальной ткани и сформированы в тубулярные, папиллярные и иные структуры. Клеточная структура может обладать различной степенью дифференцировки: высокодифференцированные новообразования обладают цитологическими признаками материнской эпителиальной ткани, а малодифференцированные аденокарциномы лишь отдалённо напоминают исходный материал. Они отличаются высокой агрессивностью, быстрее растут и распространяются.
Слизистая аденокарцинома представляет собой группы клеток, которые окружены слизью. Опухоли слизистого типа могут быть низкодифференцированными и высокодифференцированными. Слизь скапливается в структурах опухоли в виде «озёр» различной величины
Перстневидноклеточный рак получил своё название благодаря форме клеток, которые ввиду переизбытка в них слизи и смещению ядер к мембранам приобретают вид перстня. Слизистое вещество, занимающее пространство клеток, представляет собою специфический белок муцин. Перстневидноклеточные опухоли прямой кишки довольно агрессивны.
Плоскоклеточный рак прямой кишки состоит из атипичных клеток. Они принадлежат к плоскому кишечному эпителию. В патологических очагах присутствуют межклеточные мостики и кератин. Плоскоклеточные опухоли ректального отдела могут быть ороговевающими и неороговевающими.
Железисто-плоскоклеточная аденокарцинома относится к редким разновидностям ректального отдела. Такие новообразования представлены аденокарциномой, в сочетано с плоскоклеточным раком. Гистологи под микроскопом видят мелкие фрагменты плоскоклеточной трансформации.
Недифференцированные опухоли прямой кишки состоят из атипичных клеток эпителиальной ткани, которые не формируют структур железистого типа и не вырабатывают слизи. Эти клетки представляют собой различные цитологические структуры. Они формируют пласты или тяжи, которые разделяет скудная строма из соединительной ткани.
Скирром называется раковая опухоль, в которой соединительная ткань преобладает над стромой. Цитологические структуры в скирре представляют собой кубические клетки, собранные в тяжи или небольшие ячейки. Иногда в прямой кишке встречаются новообразования, которые не подходят ни к одному гистологическому типу. В этом случае онкологи говорят о не классифицируемом ректальном раке.
Нейроэндокринные опухоли прямой кишки происходят из клеток диффузной нейроэндокринной системы. Они имеют хорошо развитую фиброзную строму, гистологически отличаются от аденокарцином.
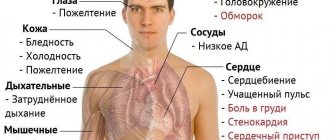
Симптомы аденокарциномы
Течение аденокарциномы имеет три этапа:
- Латентный, его также называют скрытый из-за отсутствия какой-либо симптоматики.
- Период появления первых симптомов, по мере роста опухоли они усиливаются: болевые ощущения в зоне роста опухоли, запоры, появление сгустков крови, увеличение лимфатических узлов.
- Явные признаки поражения того или иного органа в связи с интенсивным ростом раковых клеток, распадом опухоли, появлением метастазов, раковых язв, кишечной непроходимости и т.д.
Довольно длительный период у больного не проявляются никакие симптомы.
С ростом опухоли, начинают возникать и неспецифические проявления, среди которых: потеря в весе, снижение гемоглобина, нарушение сна, быстрая утомляемость, понижения уровня трудоспособности.
При формировании аденокарциномы в кишечнике возникают следующие симптомы:
- боли в области живота;
- тошнота, рвота;
- нарушение проходимости кишечника;
- дискомфорт после приема пищи;
- наличие слизи и кровянистых выделений в стуле;
- чередование запоров с жидким стулом.
Локализация аденокарциномы в пищеводе:
- нарушение глотания (дисфагия);
- боль при глотании (одинофагия);
- сильное слюнотечение в результате сужения пищевода.
Аденокарцинома глотки или носовой полости характеризуется такими признаками:
- боли в носу, глотке и гортани;
- хроническое воспаление и отек миндалин;
- боль при глотании, которая переходят на уши, а также может нарушать речь;
- увеличение лимфоузлов или слюнных желез.
Симптоматика аденокарциномы печени
- ощущение боли в правом подреберье;
- накопление жидкости в животе;
- желтый оттенок кожи и глаз.
Симптоматика умеренно дифференцированной аденокарциномы
Конкретные признаки зависят от местонахождения онкоочага. На первых порах данный вид поражения протекает бессимптомно или же имеют место общие патологические признаки. К перечню таких признаков относятся: утрата массы, спровоцированная отсутствием аппетита, слабость, пониженная трудоспособность, чрезмерная раздраженность, постоянное ощущение тревоги, депрессивное состояние, сонливость или наоборот бессонница, боль в районе нижней части живота и в эпигастрии, бледность кожи, отечность, систематические лихорадки, наличие посторонних помесей в кале и моче, кашель, периодическое появление одышки; могут присутствовать признаки интоксикации. На этапах распространения онкопроцесса в ближайшие и дальние органы указанная симптоматика усиливается; также, возникают специфические признаки, лимфоузлы увеличиваются.
Диагностика аденокарциномы
Банальные лабораторные исследования позволяют заподозрить онкологию на основе повышенного СОЭ, изменений лейкоцитарной формулы, низкого показателя эритроцитов. Выявление в кале следов крови позволяет заподозрить злокачественный процесс. Но его легко можно спутать с кровоточащей язвой. Поэтому точный диагноз можно установить лишь на основе данных гистологического исследования биоптата.
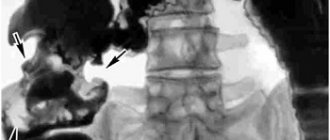
Для установления точных размеров опухоли, степени прорастания в стенку и ближние органы, выявления или исключения метастазов, необходимо проводить обследование пациентов с помощью ПЭТ, КТ, УЗИ.
Рентгеноскопия позволяет определить форму, точное расположение опухоли и возможные осложнения. Для этого используют контрастные вещества. В гастроэнтерологии часто используют барий.
При помощи эндоскопа выполняется визуальный осмотр внутренних органов с целью подтверждения или исключения заболевания. Во время эндоскопии можно выполнить биопсию для последующего изучения ткани под микроскопом.
Диагностирование патологии
Для обнаружения рассматриваемой онкологии проводят такие процедуры:
• кровяной анализ; • гистологическое обследование биоматериала, изъятого при помощи биопсии; • МРТ; • КТ; • ПЭТ; • ангиография; • процедуры эндоскопического типа (гастроскопия, бронхоскопия).
Благодаря указанным диагностическим мероприятиям можно выявить этап прогрессирования онкопроцесса, степень распространенности рака по организму. Кроме того, с их помощью удается назначить наиболее адекватное лечение.
Лечение аденокарциномы
Хирургия
Основным видом лечения аденокарциномы за границей является хирургическая операция в комбинации с курсом химио- и лучевой терапии. Проведенное радикальное удаление опухоли существенно повышает шансы на выздоровление. В Израиле и Германии на сегодняшний день существуют различные фармакологические средства, содействующие эффективности радикальной операции.
Томотерапия
Это инновационный метод лучевой терапии в лечении аденокарцином. 3-D сканер, используемый во время лечения, безошибочно определяет пораженную раком область и позволяет точно воздействовать высокочастотными лучами на опухоль, практически не затрагивая здоровые ткани. Таким образом, врачи легко могут подобрать оптимальную дозу излучения, схему, определить точную зону облучения с минимальным пагубным влияниям на здоровые ткани. Данная методика чаще применяется для лечения рака пищевода и легких.
Лучевая терапия
Радиотерапия эффективна для уменьшения боли после хирургических вмешательств, при опухолях, которые невозможно удалить полностью или при наличии неоперабельные метастазы. Чаще лучевая терапия используется, как дополнительный метод к комплексному лечению.
Химиотерапия
Химиотерапия после операции серьезно улучшает прогноз для жизни. Курс лечения сугубо индивидуальный. Как самостоятельную методику лечения химиотерапию применяют в тех случаях, когда опухоль неоперабельная, а также при рецидивах для продления жизни пациента и улучшения самочувствия.
Онкологические центры за рубежом имеют на вооружение новейшее оборудование, а работающие в них специалисты по онкологии применяют новейшие методики лечения аденокарцином. Для получения бесплатной информации о лечении рака за рубежом обратитесь к нам, и мы сможем предоставить вам подробную информацию в кратчайшие сроки.
Прогнозы и профилактические меры
Прогнозы по выживаемости сильно зависят от этапа прогрессирования онкологического процесса и местонахождения очага. Если говорить о начальных этапах развития умеренно дифференцированной аденокарциномы толстого кишечника, матки и желудка, то прогнозы (при условии качественного проведения операции) довольно хорошие. По статистике, все заканчивается благополучно для 90% больных. При поражении поджелудочной прогнозы ухудшаются. У людей с поражением лимфосистемы показатели выживаемости падают до 60%. Если случилось метастазирование, то шансы перейти через 5-летний рубеж выживаемости равняются 10-20%.
Результаты:
Из 5489 пациентов у 136 (2,5%) и 155 (2,8%) по результатам патоморфолического исследования была диагностирована низкодифференцированная аденокарцинома или муцинозный рак толстой кишки соответственно. Выявление низкодифференцированной аденокарциномы было связано с более неблагоприятным прогнозом, чем в других группах (ОР, 1,69, 95% ДИ 1,00-2,87, p = 0,051), особенно в подгруппе пациентов, у которых проводилась адъювантная химиотерапия (ОР 2,16). Несмотря на то, что муцинозные опухоли имели промежуточное влияние на исходы у пациентов с I-III стадиями (ОР, 1,33, 95% ДИ, 0,90-1,96), выявлено, что они являются независимым прогностическим фактором у пациентов со II стадией, что связано с более высокой частотой местных рецидивов.
Отличие геморроя от рака прямой кишки
Геморрой и рак прямой кишки – проктологические заболевания, которые встречаются чаще всего. Как отличить геморрой от рака прямой кишки? Самостоятельно определить характер болезни можно по симптомам, но лучше всего обратиться за консультацией к врачам Юсуповской больницы. Онкологи проведут комплексное обследование и дифференциальную диагностику.
Геморрой и рак прямой кишки имеют очень похожую симптоматику и отлично маскируются. Длительный период времени они никак себя не проявляют. Характерным отличием является цвет крови. При геморроидальном кровотечении кровь яркого алого цвета, практически не смешивается с каловыми массами. В случае рака прямой кишки во время дефекации появляется тёмная кровь. Она равномерно распределена в кале.
Рак и геморрой проявляются характерными выделениями. При патологическом воспалении геморроидальных вен слизь прозрачная и не имеет резкого запаха. Признаком рака прямой кишки является наличие в кале зловонной, гнойной субстанции, которая появляется не только при дефекации.
При геморрое кал не меняет формы. Рост злокачественной опухоли, постепенное сужение просвета заднего прохода способствует формированию лентовидной каловой массы. При геморрое пациенты сознательно отказываются от приёма пищи из-за боли при запоре или дефекации, при этом они испытывают голод и вялость. При онкологическом заболевании прямой кишки больной кишки не жалуется на плохой аппетит, но стремительно теряет массу тела.