Несмотря на то, что протяженность тонкого кишечника составляет 80% от всего ЖКТ, доля злокачественных опухолей этой локализации не превышает 1% от общего числа случаев рака пищеварительного тракта. Редкость этого заболевания объясняют быстрым пассажем пищевого комка через тонкую кишку. Это снижает время воздействия на неё пищевых канцерогенов.
Наш эксперт в этой сфере:
Рябов Константин Юрьевич
Главный хирург, онколог, эндоскопист
Позвонить врачу
Наиболее часто среди всех гистологических типов встречается аденокарцинома. Реже диагностируют карциноид и лейомиосаркому. У детей основной опухолью тонкого кишечника является лимфома.
Причины рака тонкого кишечника
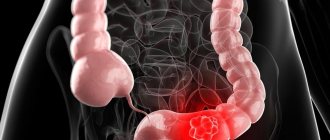
Рак тонкого кишечника – злокачественное новообразование отделов тонкого кишечника: двенадцатиперстной, тощей или подвздошной кишки. В большинстве случаев рак тонкого кишечника развивается на фоне хронических ферментативных или воспалительных заболеваний органов пищеварения:
- Язвенной болезни;
- Целиакии;
- Дуоденита;
- Энтерита;
- Дивертикулита;
- Неспецифического язвенного колита;
- Болезни Крона.
В раковую опухоль могут трансформироваться эпителиальные доброкачественные новообразования кишечника. Преобладающее поражение двенадцатиперстной кишки врачи объясняют раздражающим действием желчи и сока поджелудочной железы на начальный отдел тонкого кишечника, его активным контактом с канцерогенами, которые поступают в пищеварительный тракт с пищей.
Факторами повышенного риска развития рака тонкого кишечника является спорадический или семейный аденоматозный полипоз. Вероятность возникновения рака тонкого кишечника выше лиц, подвергшихся радиационному облучению или страдающих алкогольной зависимостью, курильщиков, людей, в чьём рационе преобладают консервированные продукты, животные жиры, жареная пища. Существует взаимосвязь ь между раком толстой кишки и злокачественными новообразованиями тонкого кишечника.
Как развивается рак кишечника?
Онкологические заболевания кишечника представляют собой злокачественные опухоли, которые развиваются в слизистой оболочке, после чего прорастают в толщу тканей и дают метастазы. Причины их развития могут быть разными — неправильное питание, вредные привычки, генетическая склонность к раковым заболеваниям, сопутствующие патологии и т.д.
Новообразование может поражать любой отдел ЖКТ и иметь разное клиническое течение, от чего зависят симптомы болезни.
Самый высокий риск заболеть раком кишечника развивается у взрослых людей после 40 лет, а пик заболеваемости приходится на 65-70 лет.
Риск заболеть колоректальным раком у представителей обоих полов одинаковый, но у мужчин чаще всего диагностируют рак толстой кишки, а у женщин — ободочной. Главная опасность заболевания заключается в том, что на ранних стадиях болезнь протекает практически бессимптомно, и распознать ее крайне сложно. После того, как новообразование разрастается, избавиться от него становится сложнее, а прогноз для больных резко ухудшается.
Виды рака тонкого кишечника
В зависимости от характера роста опухолевой ткани онкологи выделяют экзофитный и эндофитный рак тонкого кишечника. Экзофитные новообразования растут в просвет кишки, вызывают её сужение и развитие кишечной непроходимости. Внешне они напоминают цветную капусту или полип. Эндофитные формы опухолей инфильтрируют стенку тонкого кишечника в глубину. Они сопровождаются кишечным кровотечением, прободением и перитонитом.
По гистологической структуре злокачественные новообразования тонкого кишечника чаще представлены аденокарциномой. Реже встречаются саркомы, карциноид, лимфома тонкой кишки.
Симптомы и признаки рака тонкого кишечника
Рак тонкого кишечника характеризуется полиморфизмом проявлений. Это связано с вариабельностью локализации, гистологической структуры и размеров новообразования. В начальных стадиях болезни пациенты предъявляют следующие жалобы:
- Периодически повторяющиеся спастические боли в животе;
- Неустойчивость стула (поносы сменяются запорами);
- Тошнота и рвота;
- Метеоризм.
Если опухолевый процесс прогрессирует отмечается интоксикация, снижение массы тела. При деструкции злокачественной опухоли тонкого кишечника возникают симптомы кишечного кровотечения, перфорации кишечной стенки. Содержимое кишки попадает в брюшную полость и приводит к перитониту. Экзофитный рост опухолей может сопровождаться симптомами обструктивной кишечной непроходимости. Если новообразование сдавливает соседние органы, развивается ишемия кишечника, панкреатит, желтуха, асцит.
Иногда происходит сращение опухоли с мочевым пузырём, соседними кишечными петлями, толстым кишечником, сальником с образованием единого малоподвижного конгломерата. При изъязвлении и распаде рака тонкого кишечника возникают кишечные свищи.
Кинические проявления рака подвздошной кишки развиваются постепенно. Первыми симптомами являются диспептические явления:
- Тошнота;
- Рвота;
- Нарушение;
- Моторики;
- Сильные спастические колики.
У пациентов быстро снижается аппетит, появляется отвращение к еде и уменьшается масса тела. При множественных опухолях возникает кишечная непроходимость. Она характеризуется болями в животе, рвотой сначала желудочным содержимым, а затем и кишечным, вздутием живота, сухой кожей и обезвоживанием. При саркомах тонкого кишечника часто наблюдаются кишечные кровотечения.
Прогноз и профилактика
Аденокарциномы
При такой болезни как рак тонкой кишки, прогноз общей пятилетней выживаемости при резектабельной аденокарциноме составляет 20%.
Пятилетняя выживаемость при аденокарциноме тонкой кишки по стадиям выглядит следующим образом:
- I этап — 70%
- Этап II — 55%
- III этап — 30%
- Стадия IV — 5-10%
Исследование, сравнивающее результаты для 2123 пациентов с аденокарциномой тонкой кишки и 248 862 пациентов с колоректальным раком, показало, что прогноз для аденокарциномы тонкой кишки хуже, чем для колоректального рака, и только хирургическое вмешательство улучшает выживаемость.
Саркомы
Пятилетняя выживаемость при резектабельной лейомиосаркоме, самой распространенной первичной саркоме , составляет приблизительно 50%. При такой болезни как саркоматозная опухоль тонкого кишечника, прогноз улучшается, если при операции отмечаются отрицательные хирургические поля.
Симптомы рака двенадцатиперстной кишки
Наиболее характерным и первым симптомом рака 12 перстной кишки является боль. На ранних стадиях заболевания болевой синдром с вовлечением в патологический процесс нервных элементов кишечной стенки. В этот период боль постоянная, ноющая, не связана с приёмом пищи. При местно распространённом процессе и прорастании раковой опухоли в брыжейку толстой и тонкой кишки, поджелудочную железу, боли становятся жгучими. Возрастает их интенсивность и продолжительность, появляется постоянное чувство тяжести в подложечной области.
Развитие непроходимости проявляется нарастающими признаками сужения двенадцатиперстной кишки. Боль при раке 12-перстной кишки отдаёт в спину. Это обусловлено общностью иннервации двенадцатиперстной кишки с поджелудочной железой, привратником, печенью и желчным пузырём, желчными протоками. Тонкокишечная высокая непроходимость возможно развивается при распространении карциноида тонкой кишки на брыжейку. При экзофитном росте раковые опухоли часто подвергаются распаду. В этом случае первым признаком заболевания может быть внутрикишечное кровотечение.
Рак большого дуоденального сосочка (код по МКБ-10 С24) вызывает повышение давления в билиарной зоне и развитие механической желтухи. Для карциноида тонкой кишки характерно развитие паранеопластических синдромов, которые связаны с выработкой гормонов. Их симптомами являются приливы, аритмии и бронхоспазм.
Первым симптомом злокачественной опухоли большого дуоденального сосочка часто становится механическая желтуха, которая возникает на фоне соматического благополучия. Вначале желтуха перемежающаяся. Нормализация биохимических показателей крови обусловлена уменьшением отёка в области стенозированного желчного протока. При прогрессировании рака фатерова сосочка желтуха становится более стойкой. После интенсивных болей, сопровождающихся ознобами и проливными потами, у пациентов изменяется цвет кожи. Больные жалуются на выраженный зуд. Преходящий характер желтухи на поздних стадиях заболевания обусловлен распадом рака большого дуоденального сосочка, который сопровождается временным восстановлением проходимости желчного протока.
При пальпации живота врачи определяют увеличенную печень. У 60% пациентов под нижним краем печени прощупывают увеличенный желчный пузырь. При продолжительном нарушении проходимости желчевыводящих путей возникают цирроз печени и хронический панкреатит. Если рак большого дуоденального сосочка прорастает в стенку кишечника, при последующем распаде опухоли возможны кровотечения. При региональном метастазировании отмечается болевой синдром изменяется.
Характерной особенностью рака большого дуоденального сосочка является ранняя потеря веса. Причиной похудания становятся сужение или перекрытие просвета протоков поджелудочной железы, из-за которых в пищеварительный тракт перестают поступать ферменты, так необходимые для расщепления жиров и белков. Снижение веса и авитаминоз становятся причиной мышечной слабости.
У больных раком большого дуоденального сосочка часто наблюдаются поносы. Они сопровождаются вздутием и болями в животе. Каловые массы глинисто-серые, зловонные. В запущенных случаях может выявляться жировой кал. При появлении регионарных метастазов отмечается характера болевого синдрома изменяется. На поздних стадиях определяются истощение и расстройства функций органов, которые поражены отдалёнными метастазами.
Диагностика рака тонкого кишечника
При злокачественной опухоли двенадцатиперстной кишки врачи Юсуповской больницы выполняют фиброгастродуоденоскопию и контрастную рентгеноскопию. Для диагностики рака терминального отдела подвздошной кишки информативными являются колоноскопия и ирригоскопия. Рентгенография пассажа бария позволяет выявить препятствия на пути продвижения контрастного препарата, участки сужений и супрастенотического расширения кишки. Во время эндоскопического исследования врач производит биопсию для последующей морфологической верификации диагноза. В сложных для диагностики случаях проводят селективную ангиографию брюшной полости.
Для того чтобы выявить метастазы и прорастание рака тонкого кишечника в органы брюшной полости, в Юсуповской больнице проводят комплексное обследование пациентов:
- Ультразвуковое исследование печени, поджелудочной железы, почек, надпочечников;
- Мультиспиральную компьютерную томографию органов брюшной полости;
- Рентгенографию грудной клетки;
- Сцинтиграфию костей.
В неясных случаях проводят диагностическую лапароскопию.
Рак тонкого кишечника дифференцируют от доброкачественных опухолей, туберкулёза кишечника, окклюзии мезентериальных сосудов, болезни Крона. У женщин проводят дифференциальную диагностику с новообразованиями матки и придатков.
Лечение рака тонкого кишечника
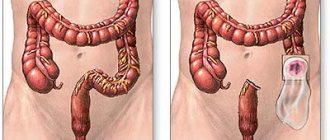
Вопрос выбора метода лечения пациентов со злокачественными опухолями тонкой кишки решается коллегиально на заседании экспертного совета с участием профессоров и врачей высшей категории. Если рак тонкого кишечника операбельный, хирурги проводят широкую резекцию поражённого участка кишки и лимфатических узлов, иссекают брыжейку. Протяжённость тонкого кишечника позволяет выполнять радикальное удаление опухоли в границах здоровых тканей. Целостность пищеварительного тракта восстанавливают путем наложения энтероколоанастомоза (тонкой кишки в толстую) или энтероэнтероанастомоза (тонкой кишки в тонкую).
Если выявлен рак 12 — перстной кишки, выполняют дуоденэктомию, иногда с дистальной резекцией желудка или резекцией поджелудочной железы. При запущенном раке тонкого кишечника, отсутствии возможности осуществить радикальную резекцию, накладывают обходной анастомоз между непоражёнными петлями кишки. Хирургический этап лечения рака тонкого кишечника дополняют химиотерапией. Этот же метод в некоторых случаях является единственным способом лечения неоперабельных злокачественных новообразований.
Отдалённый прогноз при раке тонкой кишки определяется стадией ракового процесса и гистологической структурой опухоли. При наличии локализованных опухолевых процессах без регионарных и отдалённых метастазов пятилетняя выживаемость после радикальной резекции составляет 35-40%.
Как проверить тонкий кишечник на наличие опухоли? Звоните по телефону Юсуповской больницы и врачи проведут комплексное обследование. При подтверждении диагноза Вам подберут мультидисциплинарное лечение. При выявлении рака тонкого кишечника на ранних стадиях во время скринингового обследования, когда отсутствуют симптомы заболевания, онкологи имеют возможность провести радикальную операцию. После неё прогноз улучшается.
Стадии
Стадии рака тонкой кишки представлены на примере аденокарциномы. Для стромальной опухоли ЖКТ или карциноидов может применяться другая система стадирования.
| Стадия | Группировка по TNM | Описание |
| 0 | Tis N0 M0 | Новообразование только в эпителии (верхний слой клеток слизистой оболочки). Оно не переросло в более глубокие слои ткани (Tis). Нет распространения на регионарные лимфатические узлы (N0) или отдаленные части тела (M0). |
| I | Т1 или Т2 N0 M0 | Новообразование переросло в более глубокие слои (lamina propria или submucosa) (T1), или через подслизистую оболочку в muscularis propria (T2). Нет распространения на регионарные лимфатические узлы (N0) или отдаленные части тела (M0). |
| IIA | T3 N0 M0 | Новообразование выросло через собственную мышечную оболочку в субсерозную. Нет прорастания в любые соседние органы или структуры (T3). Нет распространения на регионарные лимфатические узлы (N0) или отдаленные части тела (M0). |
| IIB | T4 N0 M0 | Новообразование выросло через наружный слой ткани, покрывающей кишку (серозную или висцеральную брюшину) или в соседние органы или структуры (T4). Нет распространения на регионарные лимфатические узлы (N0) или отдаленные части тела (M0). |
| IIIA | Любой Т N1 M0 | Новообразование проросло в любые слои стенки кишки (Any T). Есть распространение на 1 или 2 регионарных лимфатических узла (N1), но не на отдаленные части тела (M0). |
| IIIB | Любой Т N2 M0 | Новообразование могло перерасти в любые слои стенки кишки (Any T). Оно распространилось на 3 или более регионарных лимфатических узла (N2), но не на отдаленные части тела (M0). |
| IV | Любой Т Любой N M1 | Новообразование может прорасти в любые слои стенки кишки (Any T). Может быть или не быть распространение на соседние лимфатические узлы (Любой N). Распространение на отдаленные лимфатические узлы или органы, такие как печень или брюшина (внутренняя оболочка живота) (M1). |