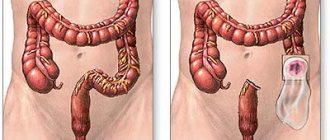
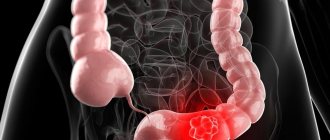
Четвёртая стадия рака кишечника – сильно запущенная, последняя степень онкологии. Злокачественный процесс при такой аномалии распространяется на весь кишечник, активно метастазирует, поражает лимфатическую систему, близлежащие органы. Четвёртая стадия развития болезни не поддаётся традиционным способам лечения, посему используется паллиативный метод. Но, потому как метастазы к этому времени уже проникают во все органы, преимущественно в печень, пациенты скоропостижно умирают.
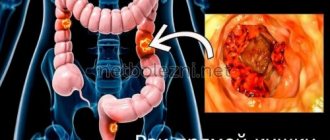
Агрессивно разрастаясь, поражая соседние органы, рак кишечника 4 стадии располагается в любой части толстого кишечника: прямой, слепой, сигмовидной кишке, иногда в районе перехода сигмовидной в прямой кишечник.
Опухоли кишечного тракта 1-2 степени поддаются лечению довольно успешно, возможен благоприятный прогноз. Едва появляются тревожные симптомы, стоит незамедлительно обратиться к врачу. На 4 стадии заболевание неизлечимо, больному назначается паллиативная терапия, сильное обезболивающее. Хирургическое вмешательство не победит, а лишь облегчит страдания несчастного. Сколько живут на этом этапе, предугадать невозможно, срок зависит от возраста, иммунитета больного, адекватности лечения.
Отзывы наших пациентов
- Отзыв о лечении механической желтухи
Отзыв о лечении механической желтухи 9 апреля 2021 г.Пациент поступил с выраженными признаками желтухи. За время госпитализации его состояние стабилизировано. Для этого проведено дренирование желчных протоков, а также воздействие медикаментозными средствами. После получения результатов гистохимического исследования будет определена дальнейшая тактика лечения.
читать дальше
- «У них золотые руки»…
«У них золотые руки»… 7 апреля 2021 г.
Пациентки проходят лечение в клинике «Медицина 24/7». За время лечения они успели подружиться и на этот раз решили записать совместный отзыв. Они благодарят весь персонал клиники за высокую организованность всех процессов и результативность проводящихся процедур.
читать дальше
- Химиотерапия — отзыв Ольга Степановна
Химиотерапия — отзыв Ольга Степановна 6 апреля 2021 г.
Пациентка госпитализируется в третий раз. В ходе комплексного обследования выполнена пункция новообразования. Его гистологический анализ позволил верифицировать диагноз и определить тактику лечения. На первом этапе лечения выполнена хирургическая операция. Опухоль удалена радикально. Сейчас проводится лекарственное лечение, призванное предотвратить возможность появления рецидивов. На сегодняшний день проведён первый курс химиотерапии. В удовлетворительном состоянии пациентка выписана домой.
читать дальше
- «Вы – единственная клиническая организация, которая даёт пользу людям»…
«Вы – единственная клиническая организация, которая даёт пользу людям»… 6 апреля 2021 г.
Пациент поступил для лечения онкологического заболевания. Госпитализация длилась неделю. Пациент отмечает, что здесь моментально реагировали на все его проблемы и своевременно оказывали помощь. Клинику «Медицина 24/7» он сравнивает с другими медицинскими учреждениями. Пациент о…
читать дальше
- Отзыв о лечащем враче М.Х. Мустафаевой
Отзыв о лечащем враче М.Х. Мустафаевой 2 апреля 2021 г.
Пациент госпитализирован в тяжёлом состоянии. Проведено комплексное лечение. Достигнут положительный эффект. Жена пациента благодарит лечащего врача своего мужа Милану Ханларовну Мустафаеву. Она говорит: «С первого дня, с первой минуты, как только мы к Вам пришли, мы сразу друг друга почувствовали и поняли. Вы поняли пациента, поняли меня. Вы до глубины определили того объёма, который нам необходим. Хотя я не смогла объяснить, как…
читать дальше
- Отзыв о лечении заболевания молочной железы
Отзыв о лечении заболевания молочной железы 1 апреля 2021 г.
Пациентка госпитализирована с заболеванием молочной железы. По решению консилиума на первом этапе лечения выполнена хирургическая операция. Она прошла успешно. На третьи сутки пациентка выписана домой. После гистологического исследования будет определена дальнейшая тактика лечения.
читать дальше
- Отзыв о лечении асцита
Отзыв о лечении асцита 30 марта 2021 г.
Пациентка обратилась в клинику «Медицина 24/7» для лечения асцита и плеврита. Для данных состояний характерно аномальное скопление жидкости в брюшной и плевральной полостях соответственно. Происходит это при онкологических заболеваниях. Проведена процедура лапароцентеза, в ходе которой жидкость эвакуирована. Состояние пациентки заметно улучшилось.
читать дальше
Вероятная терапия последней стадии рака кишечника
Борьба с запущенным раковым процессом займёт много времени, сил, совершается в несколько подходов. Полный курс терапии не даёт гарантии исцеления, прогноз неутешительный: токсины в процессе лечения через кровоток попадают в печень, вызывая осложнения.
К традиционным методам лечения относятся:
- Оперативное разрешение – полная резекция опухоли вместе с удалением метастазов. В ряде случаев опухоль разрастается настолько, что врач вынужден удалять большую часть кишки, что делает невозможным сшить её. В результате хирург формирует колостому – выводит кишку на стену брюшины с прикреплением калоприёмника для опустошения кишечника. Иногда такой же метод используют при неоперабельной опухоли, чтобы устранить непроходимость, облегчить муки пациента.
- Лучетерапия – применяется для подготовки к оперативному вмешательству, притормаживая распространение раковых клеток. Этот способ основан на радиоактивных лучах.
- Химиотерапия – наряду с лучевым лечением применяется для уменьшения размеров новообразования, замедляет онкологический процесс, не удлиняя жизнь больного, но облегчая проведение резекции.
- Народные методы – несмотря на скептический настрой, подобные средства оказывают эффективное положительное влияние на состояние пациента, но лишь в совокупности с профессиональным лечением.
Народная медицина востребована, несмотря на развитие традиционной. В комплексе мероприятий в борьбе с метастазами применяются отвары и настойки трав, иногда несущие в составе яды в маленькой дозировке.
Лечение злокачественного процесса в кишке на 4 стадии находится в прямой зависимости от возможностей организма человека, от вида опухоли, проникшей в органы.
При постановке диагноза «рак кишечника 4 стадии» прогноз на исцеление неутешительный, потому что к этому моменту метастазы поражают практически все органы, человек гниёт изнутри, медики не в силах помочь, лишь удаётся облегчить муки.
С чем придется вести борьбу?
Онкоочаги на терминальных этапах характеризуются следующими процессами:
• инфильтративным разрастанием; • глубоким проникновением в близлежащие тканевые структуры (это провоцирует их разрушение); • метастазированием; • мутационными клеточными изменениями, причем мутировавшие клетки беспроблемно достигают отдаленных (от первичного онкоочага) органических систем; • болью, имеющей высокую интенсивность.
Зачастую, прогрессирование онкоочага сопровождается резким и систематическим болевым синдромом, присутствующим в районе его локализации. Как правило, такая боль остается даже после приема обезболивающих. По этой причине единственным спасением оказываются средства на основе морфина. Далее в статье пойдет речь о том, какую помощь можно оказать при раке 4 стадии в метастазами и сколько живут при применении нижеописанных методов.
Виды рака
Для определения степени злокачественности и прогноза заболевания имеет значение гистологическая классификация опухолей сигмовидной кишки. Всего выделяют 4 варианта злокачественных новообразований:
- Аденокарцинома. Самый распространенный вид опухолевого процесса, который диагностируется в 75-80% случаев. Опухоль развивается из клеток железистого эпителия, расположенных в слизистой оболочке кишечника.
- Слизистая аденокарцинома. Разновидность аденокарциномы, при которой более 50% объема опухоли занимает внеклеточная слизь. Всегда имеет низкую степень дифференцировки клеток и высокий уровень агрессивности.
- Перстневидно-клеточная карцинома. Еще один вариант низкодифференцированной опухоли с неблагоприятным прогнозом. При гистологическом исследовании выявляется, что более 50% пространства внутри клеток заполнено слизью.
- Недифференцированная опухоль. Наиболее опасный вариант новообразования, который быстро прогрессирует. Атипия клеток карциномы настолько выражена, что гистологу не представляется возможным определить их происхождение. Железистые структуры составляют не более 5% от исследуемого биоптата.
В практической онкологии важна классификация по степени дифференцировки тканей, от которой зависит прогноз для пациента и риски метастазирования. Выделяют 3 типа рака:
- высокодифференцированный (более 95% клеток имеют железистый аппарат);
- среднедифференцированный (железистые структуры составляют до 50-95% объема образования);
- низкодифференцированный (железы обнаруживаются в 5-50% клеток опухоли).
Симптомы
Проявления рака толстой кишки IV стадии зависят от локализации опухоли и метастазов. Обычно у пациентов наблюдаются:
- тяжелые запоры – вплоть до развития кишечной непроходимости;
- появление крови, слизи и гноя в каловых массах;
- сильные боли в животе;
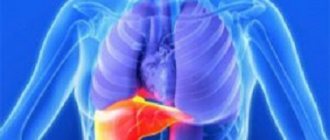
- желтуха (при метастазах в печени);
- слабость, резкая потеря массы тела и другие проявления раковой интоксикации.
Лечение
Хотя считается, что у пациентов с этой стадией заболевания мало опций для лечения, рак IV стадии в некоторых случаях можно вылечить полностью. Когда этого сделать невозможно, правильное лечение способно продлить выживаемость пациентов и улучшить качество их жизни.
Пациентов с IV стадией рака толстой кишки можно разделить на 2 группы:
- неоперабельные больные с многочисленными метастазами;
- пациенты с метастазами в одном органе.
Если метастаз поразил единственный орган (например, печень), пациенту может помочь лечение, направленное на уничтожение метастаза.
Современные методы лечения – новые комбинации химиопрепаратов, дополненные таргетной терапией – существенно повышают выживаемость пациентов. Такие методы лечения применяются и в онкоцентре Ихилов.
Химиотерапия
В течение более 30 лет стандартным вариантом лечения метастатического рака толстой кишки был химиопрепарат 5-фторурацил. Этот препарат обычно комбинируют с лейковорином – веществом, которое по структуре и функциям похоже на жизненно важный витамин — фолиевую кислоту. Лейковорин усиливает противоопухолевые свойства 5-фторуруцила.
Выбор между режимами будет варьироваться в каждой ситуации. Наиболее подходящий вариант будет зависеть от того, какие виды лечения человек уже проходил раньше, его общего состояния здоровья и его реакции на лечение.
Недавно было обнаружено, что добавление к этой схеме таргетных препаратов повышает их эффективность.
Большинство людей с раком толстой кишки 4 стадии будут получать химиотерапию или специальные целевые методы лечения, чтобы помочь контролировать прогрессирование рака или симптомы.
Пройти лечение рака в Израиле
Таргетная терапия
В онкоцентре Ихилов при IV стадии рака толстой кишки широко применяется таргетная терапия. В отличие от традиционной химиотерапии, этот вид лечения направлен на уничтожение только раковых клеток, а не всех быстро делящихся клеток организма. Недавно появившиеся таргетные препараты произвели настоящую революцию в лечении рака толстой кишки терминальной стадии.
В Израиле для лечения метастазирующего рака толстой кишки используются таргетные препараты:
- бевацизумаб (Авастин);
- цетуксимаб (Эрбитукс);
- панитумумаб (Вектибикс).
Для точного выбора таргетного препарата проводится специальный анализ, выявляющий наличие у опухоли определенных генетических мутаций.
Удаление метастазов опухоли
Чаще всего рак толстой кишки метастазирует в печень или легкие. В этом случае при возможности проводится хирургическая операция по удалению метастазов. Если метастазы в печени невозможно удалить с помощью обычной хирургии, могут быть проведены следующие процедуры:
- радиочастотная абляция – уничтожение очага опухоли с помощью высоких температур;
- криоабляция – замораживание опухолевых тканей;
- химиоэмболизация – блокировка сосудов, снабжающих кровью опухоль, с помощью мельчайших частиц – микросфер с химиопрепаратом.
Врачам также может потребоваться проведение дополнительных хирургических вмешательств, если раковое новообразование может закупорить толстую кишку или уже блокирует ее. В некоторых случаях возможна минимально инвазивная хирургия, например установка стента. Хирурги могут поместить стент, представляющий собой полую трубку, которая обычно состоит из металлической сетки или пластика, в толстую кишку во время колоноскопии. В случае успеха стент может помочь сохранить толстую кишку открытой и сделать более инвазивную хирургию ненужной.
Врачи могут также рекомендовать отводящую колостому, которая по существу разрезает толстую кишку выше раковой ткани и отводит отходы из организма через небольшое отверстие в коже.
Лучевая терапия
Врачи также могут рекомендовать лучевую терапию при поздней стадии рака толстой кишки, чтобы помочь уменьшить такие симптомы, как боль и дискомфорт. Это лечение может даже уменьшить опухоль на некоторое время, но обычно оно не излечивает рак.
Инфузия печеночной артерии
Инфузия печеночной артерии может быть вариантом лечения людей с раком толстой кишки, который распространился на печень. Инфузия печеночной артерии — это тип регионарной химиотерапии, который включает доставку химиотерапевтического препарата непосредственно в печеночную артерию в печени. Это лечение может помочь уничтожить раковые клетки, не нанося при этом вреда здоровым клеткам печени.
Абляция или эмболизация
Абляция или эмболизация может быть подходящей для людей, у которых есть метастатический или рецидивирующий колоректальный рак, который вызывает несколько опухолей в легких или печени, которые меньше 4 сантиметров в поперечнике.
Абляция использует радиочастоты, микроволны или алкоголь — который люди также называют чрескожной инъекцией этанола — PEI), чтобы нацелиться и убить раковые клетки, оставляя окружающие ткани относительно невредимыми.
Во время эмболизации врач вводит вещества в кровеносные сосуды, чтобы попытаться заблокировать или уменьшить приток крови к раковым клеткам в печени.
Стадии
При оценке степени распространенности и тяжести заболевания онкологи учитывают 3 параметра:
- размер первичной опухоли (T);
- наличие или отсутствие атипичных клеток в регионарных лимфоузлах (N);
- наличие/отсутствие отдаленных метастазов (M).
Всего выделяют 5 стадий онкопатологии. На нулевой стадии диагностируется карцинома in situ, которая не прорастает дальше базальной пластины эпителия. Это наиболее благоприятный вариант, который успешно излечивается хирургическим путем и имеет практически 100% выживаемость.
Если проблема не диагностирована на этапе in situ, опухоль прогрессирует:
Первая стадия характеризуется распространением атипичных клеток в подслизистый или мышечный слой кишечной стенки, но наружные отделы стенки остаются неповрежденными. Регионарные и отдаленные метастазы отсутствуют.
Вторая стадия диагностируется, когда злокачественное новообразование полностью прорастает стенку сигмовидной кишки, распространяется на жировую клетчатку и окружающие органы. Метастазирование на этой стадии отсутствует.
Третья стадия выставляется при любом размере первичного опухолевого очага. Ее отличительная черта — наличие вторичных очагов в регионарных лимфатических узлах (с поражением от 1 до 6 лимфоузлов).
Четвертая стадия рака характеризуется отдаленным метастазированием во внутренние органы и брюшину. При этом размеры первичной опухоли и наличие регионарных очагов могут быть любыми.
Методы диагностики
Обследование пациента начинается со стандартного физикального осмотра, пальпации живота, оценки нутритивного статуса. Одним из основных диагностических исследований является колоноскопия с забором материала для гистологического исследования. Эндоскопический метод позволяет визуализировать опухолевые и воспалительные процессы, оценить экзофитный рост новообразования, выявить угрожающие осложнения (распад, кровотечение, перфорацию). Для повышения чувствительности и специфичности используют современные техники визуализации: увеличительную эндоскопию, узкоспектральную эндоскопию.
План инструментальной диагностики составляется индивидуально, может включать:
- ирригоскопию с двойным контрастированием при невозможности проведения колоноскопии;
- УЗИ органов живота;
- КТ ОБП с внутривенным контрастированием;
- МРТ органов брюшной полости для уточнения результатов КТ и детальной оценки состояния печени;
- ПЭТ-КТ для более точного обнаружения метастазов;
- диагностическую лапароскопию, если врач подозревает активное распространение опухолевых очагов по брюшине;
- рентгенографию или КТ органов грудной клетки;
- остеосцинтиграфию для исключения метастатических образований в костях.
Из лабораторных методов назначают клинические анализы крови и мочи, расширенный биохимический анализ крови, коагулограмму. Выполняется стандартная копрограмма, анализ кала на скрытую кровь. В крови оценивают уровень онкомаркеров РЭА, СА 19-9.
Обязательно проводится гистологическое исследование биоптатов опухоли для определения степени дифференцировки и вида рака сигмовидной кишки. При подозрении на отдаленные метастазы аденокарциномы нужно сделать анализ атипичных клеток на мутацию гена RAS — это помогает в назначении таргетной терапии на поздних стадиях онкопатологии.
Учитывая связь колоректального рака с наследственными факторами, пациентам рекомендовано генетическое тестирование. Для исключения синдрома Линча исследуют мутации в генах MLH1, MSH2, MSH6, PMS2, а при подозрении на семейный аденоматоз выполняют тестирование на мутацию АРС и MYH. Если результаты анализов отрицательные, показана консультация генетика для выявления более редких генетических синдромов: Ли-Фраумени, Пейтца-Егерса, Блума, Коудена.
Причины рака
Значимую роль в формировании злокачественных опухолей играет наследственность. Наиболее опасна мутация гена APC, которая вызывает семейный аденоматозный полипоз. Заболевание в большинстве случае протекает бессимптомно, но имеет практически 100% вероятность развития рака у пациентов старше 40 лет. Вторая типичная предраковая патология — синдром Линча или наследственная неполипозная колоректальная карцинома (ННПКРК). У 40% пациентов с этим синдромом в течение жизни происходит малигнизация, а в целом ННПКРК вызывает до 6% всех случаев колоректальных новообразований.
Эпидемиологические исследования доказывают связь повышенного риска онкопатологии и особенностей диеты — преобладания в рационе красного мяса и животных жиров, недостатка клетчатки из свежих овощей и фруктов. Такое питание приводит к замедлению кишечной перистальтики, регулярным запорам со скоплением каловых масс в сигмовидной кишке и ее микротравматизацией.
Вероятность развития болезни повышается у пациентов с отягощенным семейным анамнезом (даже при отсутствии генетических мутации), если они страдают вредными привычками — большой стаж курения, злоупотребление алкоголем. Важными предрасполагающими факторами онкопатологии являются воспалительные заболевания кишечника — болезнь Крона, неспецифический язвенный колит (НЯК). При этом прослеживается линейная зависимость между стажем заболевания и риском развития рака.
В Великобритании в течение 23 лет проводилось исследование влияния антибиотиков на вероятность колоректальной онкологии. В результате было установлено, что наиболее негативное действие имеют препараты, которые уничтожают анаэробные бактерии. Предполагается, что медикаменты нарушают нормальную микрофлору кишечника и способствуют размножению канцерогенной микробиоты.